Thrombose veineuse profonde (TVP) et antivitamine K (AVK) :que savoir ?
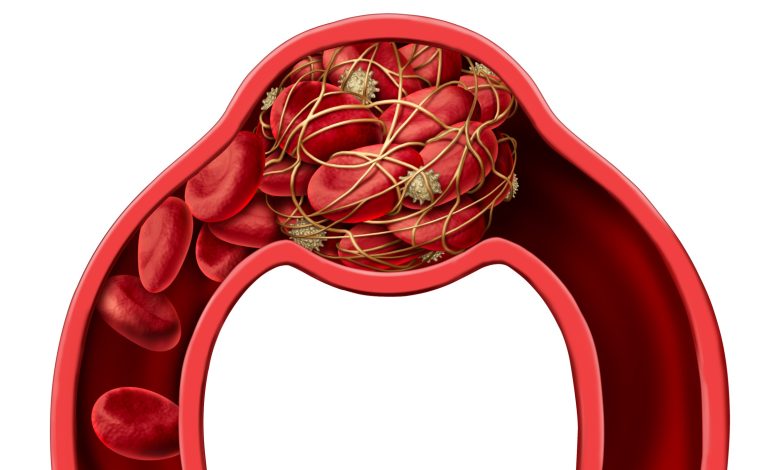
La thrombose veineuse constitue l’une des manifestations principales de la maladie thromboembolique veineuse. Egalement connue sous l’appellation de phlébite profonde, cette maladie est causée par la formation d’un thrombus dans l’une des veines profondes. Les complications issues de la thrombose veineuse profonde sont susceptibles d’induire de graves conséquences, pouvant aller jusqu’au décès des personnes atteintes.
Pour éviter ces complications, il est important de prendre les mesures thérapeutiques nécessaires, dès la découverte de la pathologie. L’une des solutions thérapeutiques les plus efficaces consiste à prendre des antivitamines K.
Thrombose veineuse profonde : présentation.
La thrombose veineuse profonde est une maladie qui survient à la suite de la formation d’un caillot sanguin dans les veines profondes. Cette formation se fait à la lumière d’un processus qui associe les globules blancs, les plaquettes sanguines ainsi que la fibrine. La formation de thrombus cible particulièrement les zones où le débit sanguin est de faible intensité. Ces thrombus peuvent, aussi bien se former dans des veines saines que dans des veines variqueuses.
Les statistiques épidémiologiques indiquent que dans 90% des cas, les thromboses veineuses profondes apparaissent au niveau des membres inférieurs. Seuls 10% des cas de cette pathologie apparaissent au niveau des membres supérieurs, du thorax, de la cavité abdominale, de la tête, etc. Trois conditions énoncées à travers la triade de Virchow, permettent de reconnaitre une thrombose veineuse profonde, peu importe sa localisation. Ces trois éléments font toutefois partie intégrante des facteurs de risque de la maladie.
Thrombose veineuse profonde : causes
La thrombose veineuse est une maladie multifactorielle. Ses facteurs sont principalement des maladies dont certaines complications peuvent déboucher sur la formation d’un thrombus dans les veines profondes. Il peut également s’agir de certaines circonstances ayant induit ponctuellement la formation de caillots sanguins. Le mode de vie de certains patients est également indexé comme un facteur potentiel. La plupart de ces facteurs sont réunis dans la triade de Virchow :
La triade de Virchow
En premier lieu, la formation de caillots sanguins dans le sang est favorisée par la stase veineuse, qui est elle-même favorisée par un certain nombre d’éléments. Au nombre de ces éléments, on peut citer une longue immobilisation, une insuffisance veineuse chronique ou encore une compression veineuse. L’insuffisance cardiaque droite est également citée comme étant susceptible d’induire une stase veineuse.
En second lieu, le développement d’une thrombose veineuse profonde est également caractérisé par une lésion endothéliale. Cette lésion est favorisée par un traumatisme, une chirurgie récente ou encore le port d’un pacemaker.
En dernier lieu, un état d’hypercoagulabilité permet de reconnaitre facilement la formation d’un thrombus dans les veines profondes. Cet état peut être favorisé par certains traitements comme la chimiothérapie et la prise de contraceptifs oraux. La période de grossesse, la période post-partum ou encore la présence d’une maladie héréditaire, favorisent notamment une coagulation excessive.
La réunion de ces trois éléments indique la présence d’une thrombose veineuse profonde. Ils constituent donc les principaux facteurs de risque de la maladie. Cependant, il existe également des facteurs secondaires à l’apparition de cette maladie.
Les autres facteurs de risque de la thrombose veineuse profonde
Il s’agit d’abord de l’âge de certains sujets, qui les expose particulièrement au risque de développer la maladie thromboembolique veineuse. En effet, les patients ayant plus de 65 ans sont considérés comme vulnérables à la formation d’un caillot sanguin dans les veines profondes. Cette vulnérabilité s’accentue notamment lorsque ces personnes sont sédentaires ou ont des antécédents d’une thrombose veineuse profonde ou superficielle. Il en est de même pour une embolie pulmonaire.
Toutefois, la sédentarité et les antécédents comme facteurs de risque, s’appliquent également aux jeunes. La liste des antécédents est cependant plus longue avec notamment l’AVC et la néoplasie. La présence de certaines maladies accentue également le risque. Il s’agit de pathologies telles que :
- La leucémie ;
- La Thrombopénie causée par l’héparine ;
- Le syndrome néphrotique ;
- La maladie de Crohn et d’autres maladies auto-immunes ;
- L’insuffisance cardiaque ;
- L’insuffisance rénale en phase terminale, etc.
Outre ces pathologies associées, certaines prédispositions congénitales ou acquises contribuent également à l’apparition de la maladie. Ces prédispositions sont connues sous le nom de thrombophilie, et désignent l’aptitude d’une personne à développer facilement une hypercoagulabilité. La thrompbophilie est congénitale lorsqu’elle est transmise à l’enfant par l’un de ses parents.
Elle peut être acquise lorsque son apparition est favorisée par la présence d’une autre maladie. Dans le cas de la thrombose veineuse profonde, c’est cette dernière forme de thrombophilie qui est la plus récurrente comme facteur de risque associé.
Thrombose veineuse profonde : symptômes
Les manifestations cliniques de la phlébite profonde dépendent de la taille du thrombus qui s’est formé dans les veines profondes. Ainsi, on peut observer des manifestations telles que des douleurs au niveau des mollets et des cuisses. Un œdème peut se former au niveau de la jambe touchée, et peut se signaler par une coloration bleuâtre ou blanchâtre. Ces symptômes peuvent être accompagnés d’une légère fièvre. Ainsi, une consultation doit être entreprise aussitôt que ces symptômes ont été remarqués. Une réaction tardive peut donner lieu à certaines complications.
Thrombose veineuse profonde : complications
En l’absence d’une prise en charge rapide ou efficace, la thrombose veineuse profonde peut évoluer vers des pathologies plus graves. Il s’agit notamment de trois types de troubles à savoir : l’embolie pulmonaire, la maladie post phlébitique et l’extension de la thrombose.
L’embolie pulmonaire
Comme la thrombose veineuse profonde, elle constitue l’une des manifestations de la maladie thromboembolique veineuse. Chez les patients ayant souffert de phlébite profonde, sa survenue est la conséquence de la migration du thrombus formé dans les veines, vers les artères pulmonaires. En général, cette pathologie est asymptomatique, ce qui en renforce la gravité.
La maladie post phlébitique
Elle résulte de l’obstruction du réseau veineux profond par le thrombus. Cette obstruction induit comme conséquence, une prise en charge du retour veineux par les veines superficielles. Le réseau veineux superficiel n’étant pas habitué à cette fonction, une incontinence survient avec la formation des varices. Ainsi, le patient remarque l’apparition de nouveaux symptômes thrombotiques tels que des douleurs, les œdèmes et des troubles d’alimentation des tissus cutanés.
L’extension de la thrombose
Lorsque la prise en charge de la thrombose veineuse profonde stagne, le thrombus présent dans les veines profondes augmente de volume. Grâce à cette croissance, elle arrive à se détacher du réseau veineux profond pour remonter dans le système veineux. Un tel scénario accroit le risque d’embolie pulmonaire.
Il est important de souligner que le risque de récidive reste valable, indépendamment de la qualité du traitement. Toutefois, un traitement efficace de la thrombose veineuse accompagné d’un bon suivi médical, constituent les meilleures préventions face à ces éventualités.
Thrombose veineuse profonde : diagnostic
La réalisation du diagnostic de la thrombose veineuse profonde est une étape primordiale, car un mauvais diagnostic est une éventualité à ne pas sous-estimer. En effet, plusieurs pathologies partagent les mêmes signes cliniques que la phlébite profonde. Ainsi, l’un des objectifs principaux de l’examinateur doit être d’écarter ces maladies à travers des diagnostics différentiels. Au nombre de ces diagnostics, on peut notamment citer l’hématome, la maladie post phlébitique et un érysipèle.
Trois examens principaux permettent de détecter la présence effective d’une phlébite profonde, mais aussi d’écarter les diagnostics différentiels. Il s’agit d’un examen clinique, d’un examen biologique et de l’imagerie.
Examen clinique
L’examen clinique consistera d’abord à évaluer les plaintes du patient, si les résultats de l’interrogatoire préalable comportent les signes cliniques habituels d’une TVP. Si ces plaintes permettent d’avoir des suspicions sur la présence effective d’une phlébite, une palpation locale doit être réalisée. Ainsi, l’examinateur doit rechercher au niveau du membre touché des signes d’une inflammation veineuse ou encore, ceux d’une dilatation des veines superficielles.
Aussi, doit-il rechercher la présence d’un œdème, d’un érythème ou d’une différence de chaleur. La présence de ces signes dans une zone précise ne garantit toutefois pas la présence d’une phlébite profonde. Il est donc précautionneux d’entreprendre des examens biologiques.
Examens biologiques
Plusieurs types d’examens biologiques sont possibles et possèdent des motifs différents. Le plus fréquent est le dosage des D-dimères. Cet examen permet d’évaluer le taux de fibrine (l’un des éléments constitutifs des caillots sanguins) dans le plasma sanguin. Pour évaluer sa valeur dans le sang, la dégradation de cet élément est provoquée. Une thrombose veineuse profonde peut être exclue si le taux de fibrine est trop bas. Un taux élevé en renforce la probabilité sans une totale fiabilité.
D’autres tests biologiques sont possibles et permettent de vérifier la coagulabilité du sang. Il s’agit notamment des tests de mesure du TPP et de l’INR. Ces examens permettent de vérifier si un trouble de la coagulation est présent avant de mettre en route un traitement anticoagulant.
Imagerie
L’imagerie permet d’avoir une preuve visuelle de la présence d’un caillot sanguin dans les veines profondes. Plusieurs examens sont susceptibles de conduire à un tel résultat. En premier lieu, une échographie Doppler ciblant les veines. Elle permet de visualiser le thrombus et d’en déterminer la structure physique. En second lieu, une phlébographie. Elle consiste à faire une injection veineuse d’un produit iodé. Cette injection se fait dans les veines du dos des pieds.
Ce produit permet d’obtenir une qualité optimale de clichés radiographiques. Une analyse minutieuse de ces clichés permet de confirmer ou non la présence d’une thrombose veineuse. Ce second examen est moins recommandé que le premier en raison des risques qu’il comporte.
Thrombose veineuse profonde : l’efficacité des antivitamines K dans le traitement
Le traitement de la thrombose veineuse profonde repose essentiellement sur la prise d’anticoagulants. Les anticoagulants sont des molécules qui rétablissent la fluidité de la circulation sanguine en inhibant le mécanisme de coagulabilité. Il en existe de plusieurs catégories. L’une des catégories les plus recommandées dans le cadre du traitement de la thrombose veineuse profonde est celle des antivitamines K.
Les antivitamines k ou simplement AVK sont des molécules dont la fonction principale consiste à inhiber l’action des vitamines K, qui favorisent la synthèse des facteurs de la coagulation sanguine. Leur efficacité dans le traitement de la phlébite profonde repose donc sur l’inhibition de l’oxydoréduction de la vitamine K dans le foie. En outre, le rôle des antivitamines K consiste également à éviter la survenue d’une complication comme l’embolie pulmonaire. L’action inhibitrice des antivitamines K est réputée être lente au début du traitement.
Pour cela, un traitement parentéral par HBPM doit être prescrit et poursuivi durant au moins les 5 premiers jours du traitement par AVK. Un contrôle régulier de l’INR doit donc se faire pour surveiller l’efficacité du traitement et sa tolérance par le patient. Il existe plusieurs molécules d’AVK susceptibles d’être utilisées dans la prise en charge d’une phlébite.
La molécule la plus souvent prescrite est la warfarine. Il appartient à la famille des coumarines. Cette molécule intervient spécifiquement dans l’inhibition d’une catégorie de vitamine K appelée époxyde réductase. La seconde molécule d’AVK souvent recommandée est l’acénocoumarol. Elle agit en inhibant la synthèse de la vitamine K. cependant, l’efficacité de cette seconde molécule n’est pas constante.
D’autres types d’antivitamines K peuvent lui être préférés. Il s’agit notamment du Dicoumarol, Fluindione et du Clorindione. Ces antivitamines K sont en général satisfaisantes dans la prise en charge de la thrombose veineuse profonde. Cependant, un risque hémorragique élevé est associé à leur surdosage. Ainsi, on note des saignements excessifs en cas d’une blessure minime ou au niveau des gencives au cours du brossage.
Par ailleurs, certains aliments peuvent réduire l’efficacité du traitement par AVK. Il s’agit des aliments tels que des légumes à feuilles vertes et les huiles ayant une forte consistance en vitamine K. en matière de contre-indications, les antivitamines k ne sont pas recommandées chez les patients ayant une insuffisance rénale ou hépatique sévère.




