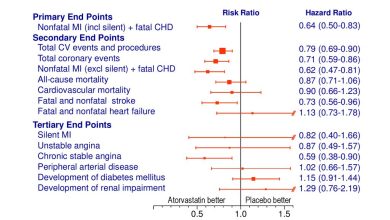
La corticothérapie au long cours : traitements et risques
Prescrite dans le cadre de la prise en charge de nombreuses maladies, la corticothérapie peut se révéler très efficace. C’est pour cette raison qu’on y a fréquemment recours (environ 0,15 % de la population française est traité par corticothérapie). Malgré les innombrables avantages que peut présenter la corticothérapie, elle est porteuse, comme tout traitement médical, de risques et de complications. Une surveillance est alors de mise pour éviter ces derniers ou les prendre en charge. Comment définir la corticothérapie ? À quoi servent les corticoïdes ? Quels sont les éventuels risques et complications de ce traitement ? Quelles sont les mesures à prendre pour éviter ces complications ?
Définition de la corticothérapie
Comme son nom l’indique clairement, la corticothérapie est un traitement (ou une thérapie) réalisé à base de corticoïdes. En effet, les corticoïdes sont des molécules de synthèse qui ont la capacité de reproduire les effets des hormones stéroïdiennes. Ces hormones sont des produits des glandes surrénales situées en dessus de chaque rein. Les glandes surrénales produisent des glucocorticoïdes, parmi lesquels on peut notamment évoquer le cortisol, aussi connu sous le nom d’hydrocortisone.
Le but de la corticothérapie est de favoriser la production de substances telles que le cortisol, par l’organisme. Le cortisol est notamment impliqué dans la régulation de certaines fonctions essentielles de l’organisme à savoir : les défenses immunitaires, les réactions inflammatoires et le métabolisme des sucres. Mais, c’est l’action anti–inflammatoire de cette substance qui a amené les scientifiques à la reproduire.
La corticothérapie au long cours correspond à l’administration de doses plus ou moins importantes de corticoïdes durant une période bien supérieure à plusieurs jours. Au fil du temps, ce traitement a montré son efficacité, même si un suivi régulier doit être mis en place pour prévenir ou prendre en charge les éventuelles complications.
Il existe plusieurs formes de corticothérapie selon le mode d’administration. Ainsi, on distingue la corticothérapie orale (prise de comprimés), la corticothérapie inhalée (aérosol) et la corticothérapie parentérale qui est administrée par voie intraveineuse ou intramusculaire. On peut également évoquer la corticothérapie en application cutanée dans laquelle, on utilise des crèmes qui contiennent des corticoïdes.
Les corticoïdes : à quoi servent-ils ?
Pour bien comprendre les tenants et aboutissants de la corticothérapie au long cours, il est important de cerner le rôle joué par les corticoïdes. La principale fonction de ces substances est une augmentation de la production de protéines anti–inflammatoires. Parallèlement à cette fonction, on peut également évoquer une diminution de la production des molécules responsables des inflammations.
Dans la plupart des cas, c’est pour leur action antiallergique et immunosuppressive (c’est-à-dire un affaiblissement du système immunitaire) que les corticoïdes sont prescrits.
Un traitement par corticoïdes (corticothérapie) peut alors être un excellent moyen pour réduire la prolifération de certaines cellules telles que les globules blancs, dont le nombre peut considérablement augmenter dans certaines maladies.
Dans quelles circonstances prescrit-on une corticothérapie au long cours ?
Il existe un nombre important de maladies pour lesquelles une corticothérapie peut être prescrite. Les plus fréquentes sont les maladies broncho-pulmonaires et rhumatologiques. En dehors de ces maladies, on peut aussi évoquer :
- Les maladies allergiques chroniques telles que l’asthme et la rhinite, ne répondant pas aux traitements habituels ;
- Les maladies digestives comme la rectocolite ulcéro-hémorragique ou encore la maladie de Crohn;
- Les maladies de la peau parmi lesquels, on peut citer les eczémas et le lichen plan ;
- Les maladies auto–immunes : les collagénoses, les hépatites non infectieuses, les maladies générales et le lupus érythémateux disséminé ;
- Les infections sévères comme les cas graves de tuberculose ;
- Les glomérulonéphrites ;
- Les maladies du sang comme les anémies hémolytiques, certaines leucémies et les purpuras thrombopéniques ;
- Les maladies endocriniennes dont notamment certaines formes de thyroïdite, les hypercalcémies qui constituent les symptômes majeurs des syndromes paranéoplasiques ;
- Les uvéites et autres maladies ophtalmologiques ;
- L’otite séreuse et les sinusites récidivantes ;
- Les maladies pulmonaires parmi lesquelles l’asthme et les fibroses pulmonaires ;
- Les maladies rénales.
Cette liste n’est pas exhaustive. De nombreuses autres maladies ou infections peuvent faire l’objet d’une prescription de corticothérapie au long cours.
Quel est le meilleur moment pour prendre le traitement par corticoïdes ?
Le moment le plus recommandé de la journée pour suivre la corticothérapie est le matin. En effet, l’organisme produit des quantités importantes de cortisol en début de journée.
Cependant, le médecin peut recommander une double prise du traitement (matin et midi ou matin et soir) dans des cas exceptionnels de maladies graves. Il faut aussi noter que les doses à prendre sont très variables, en fonction de la maladie que l’on souhaite traiter.
La dose de corticoïdes est progressivement diminuée par le médecin, lorsque l’effet thérapeutique escompté est obtenu. Cette diminution permet aussi de réduire les effets secondaires ainsi que la corticodépendance.
En ce qui concerne l’arrêt de la corticothérapie, il doit se faire de manière progressive, sous la supervision d’un médecin. En effet, après l’arrêt du traitement, les glandes surrénales ont besoin d’une période de réadaptation avant de reprendre leur activité normale.
Les principaux effets secondaires après la corticothérapie au long cours
Bien qu’efficace pour le traitement de nombreuses maladies, le traitement à base de corticoïdes peut provoquer de nombreux effets secondaires. Certains patients considèrent même cette thérapie comme le traitement médicamenteux le plus dangereux, en comparaison avec ceux utilisant les anticoagulants et les anti–inflammatoires non stéroïdiens.
Le risque d’apparition des effets secondaires est variable, et dépend de la durée pendant laquelle le traitement a été utilisé. Cela va donc de soi, que ce risque soit important dans le cadre d’une corticothérapie au long cours.
Un des premiers effets secondaires de la corticothérapie au long cours est la prise de poids. Il s’agit d’une prise généralement modérée qui varie entre un et deux kilogrammes. Chez certains patients, on peut aussi remarquer une augmentation de l’appétit.
Par ailleurs, les corticoïdes peuvent provoquer une profonde modification de la silhouette du patient. Cela s’explique par la lipodystrophie : les cellules graisseuses sont redistribuées dans l’organisme. On remarque alors chez le patient une rondeur au niveau du visage, une ou des bosses au niveau de la nuque et parfois une augmentation sensible du tour de la taille.
Ensuite, la corticothérapie sur le long terme peut provoquer des sauts d’humeur chez les patients. L’irritabilité, les insomnies, les difficultés de concentration ainsi que l’anxiété sont alors remarquées chez le patient. Dans des cas graves, on peut distinguer des troubles sévères tels que les délires et les dépressions.
Pour ce qui est de la peau, le traitement à base de corticoïdes peut engendrer de nombreux effets indésirables cutanés. On remarque notamment une fragilisation importante de la peau, qui devient plus réceptive aux infections, surtout au niveau de la base des poils. Il y a également un risque important de développement d’acné, de dépigmentation et d’augmentation de la pilosité.
En dehors de ces effets secondaires qui sont les plus fréquents, on distingue ceux de la liste suivante :
- Les risques d’ostéoporose et d’ostéonécrose aseptique d’un os ;
- L’affaiblissement des défenses immunitaires entraînant des infections bactériennes, virales, fongiques et parasitaires ;
- Les risques de glaucome et de cataracte au niveau des yeux ;
- Des remontées acides et des crampes dans l’estomac ;
- Les infections du colon ;
- Les ulcères à l’estomac et l’inflammation du pancréas ;
- L’augmentation du risque d’hypertension artérielle, d’accident cardio-vasculaire et de phlébite ;
- Les faiblesses musculaires ;
- La rétention d’eau ;
- La fuite de potassium dans les urines ;
- Les crampes nocturnes et la fragilisation des tendons ;
- Une baisse de la libido (plus importante chez les hommes) ;
- Les troubles de l’érection (de façon occasionnelle) ;
- Le diabète : des études ont révélé qu’entre 5 et 10 % des patients traités par corticothérapie au long cours développent un diabète ;
- Une augmentation des taux de cholestérol et de triglycérides dans le sang.
En dehors des effets secondaires de cette liste, certains patients peuvent manifester des tremblements fins au niveau des mains. La perte de cheveux et des modifications de la voix, sont aussi d’autres effets indésirables provoqués par une corticothérapie.
Il est aussi important d’évoquer la corticodépendance, qui peut rapidement s’installer suite à un traitement à base de corticoïdes. Cette dépendance est souvent observée lorsque l’arrêt du traitement se fait de manière brusque.
D’un autre côté, la corticothérapie peut avoir des impacts sur le sommeil. Cela est dû au stress que peut provoquer cette substance.
Comment lutter contre les effets secondaires de la corticothérapie au long cours ?
Il existe certaines habitudes à adopter pour réduire les impacts des effets secondaires de la corticothérapie au long cours.
Pour commencer, il faut limiter la consommation de sel pour éviter les œdèmes. Ensuite, l’absorption de potassium peut permettre une compensation de la fuite de cette substance par les urines.
Du côté de l’alimentation, les régimes riches en protéines et pauvres en sucres sont recommandés. Il est aussi conseillé de manger des laitages pour combler le vide laissé par la fuite de calcium par les urines. Tous les aliments agressifs pour l’estomac sont à éviter et une prise de pansements gastriques peut s’avérer nécessaire.
Si, au cours du traitement, une infection débute, il faut immédiatement se rendre chez un médecin pour un traitement.
Il faut aussi éviter de pratiquer des sports violents pour limiter la fragilisation osseuse. La musculation et la rééducation sont à privilégier pour une limitation de l’atrophie musculaire.