
L’Organisation Mondiale de la Santé définit le diabète comme étant un trouble chronique qui se traduit par une présence excessive de glucose dans le sang. Lorsque cette hyperglycémie survient, elle provoque comme la plupart des affections quelques complications. La neuropathie diabétique semble la moins connue d’entre elles, car elle constitue une conséquence à long terme du diabète. De plus, elle semble rarement diagnostiquée. Cela ne fait pour autant pas de la neuropathie diabétique une pathologie à négliger, car elle favorise également la survenue d’affections graves. Pour effectuer donc à temps sa prise en charge, voici tous les secrets à son sujet.
La neuropathie diabétique : Une conséquence neurologique de l’hyperglycémie
Le taux élevé de sucre que possède dans son sang un individu atteint du diabète affecte ses vaisseaux sanguins en les rétrécissant. Étant donc altérés, ces canaux se retrouvent dans l’incapacité de nourrir les cellules y compris les nerfs auxquels ils sont reliés.
Avec la faible irrigation sanguine dont elles bénéficient, ces fibres nerveuses sont à leur tour inaptes pour remplir leur fonction. On parle alors d’atteinte fonctionnelle. En effet, il se produit une latence de la conduction électrique. Concrètement, la durée de transmission des messages entre la partie nerveuse touchée et le cerveau se retrouve au ralenti.
Dans certains cas, l’atteinte semble si poussée que la structure entière du nerf se détériore. Ici, plus aucune information ne peut être envoyée au cerveau. Il s’agit d’un dommage très complexe à réparer. Par ailleurs, il faut ajouter que la neuropathie diabétique constitue une pathologie susceptible d’apparaître chez tout type de diabétique.
Elle prend du temps avant de se manifester. En effet, dans 40 à 50 % des cas de la maladie, le diabète est décelé depuis une dizaine d’années au moins auparavant. Plus la durée d’existence du diabète s’avère longue, plus élevée est la prévalence de la neuropathie.
Toutefois, la neuropathie diabétique peut être décelée de façon précoce, notamment lors du diagnostic d’un diabète de type II.
La neuropathie diabétique : Deux types de nerfs concernés
La pathologie de la neuropathie diabétique peut prendre deux formes dont l’une est désignée d’autonome et l’autre de périphérique. Le qualificatif idéal à utiliser dans l’un ou l’autre de ces cas de la maladie dépend du type de nerf atteint.
La neuropathie diabétique autonome
La neuropathie diabétique est dite autonome lorsqu’elle affecte les fibres du système nerveux autonome. Ces dernières gouvernent la bonne marche des viscères. Il s’agit en réalité de nerfs associés à certains éléments sur lesquels il est soi-même possible de garder le contrôle.
Selon la fonction ou l’organe concerné, la neuropathie diabétique autonome peut être qualifiée de :
- Vésicale : vessie ;
- Génitale : appareils génitaux ;
- Digestive : estomac et intestins ;
- Cardiovasculaire : cœur.
En dehors des nerfs de ces organes, la neuropathie diabétique autonome peut également toucher ceux des parties du corps favorisant la sudation, la salivation et la régulation de la pression artérielle.
La neuropathie diabétique périphérique
Ici, la maladie affecte les nerfs intervenant dans les mouvements volontaires musculaires et ceux qui permettent à un individu d’avoir des ressentis cutanés comme :
- Le froid ;
- Le chaud ;
- La douleur.
Il est nécessaire de préciser que la lésion qui survient au niveau de ces fibres nerveuses périphériques peut prendre divers aspects. Ainsi, il faut qualifier la situation de mononeuropathie lorsqu’il n’y a qu’un seul nerf qui semble affecté.
Quand les complications concernent plusieurs et différents nerfs, il est question de mononeuropathie multiple. Cependant, il faut notifier que la pathologie peut toucher plusieurs nerfs situés dans une région spécifique du corps comme les membres inférieurs. Dans ce cas précis, l’affection porte le nom de polynévrite ou de polyneuropathie diabétique.
Il s’agit de la forme la plus fréquente, mais aussi la plus risquée parmi les types de neuropathies liées au diabète. Lorsqu’elle survient, la polyneuropathie diabétique attaque d’abord les pieds, ensuite les jambes puis monte le long de celles-ci. En raison de ce processus d’évolution, la polyneuropathie diabétique est dite symétrique.
La neuropathie diabétique : L’hyperglycémie comme principale cause
L’étiologie de la neuropathie diabétique reste encore assez floue. Étant donné que le fort taux de sucre dans le sang du sujet concerné constitue le point de départ de ce désordre nerveux, la communauté médicale l’évoque alors comme principale origine.
À cette dernière s’ajoute la longue durée d’existence du diabète. Il s’agit de l’un des éléments qui expliquent la raison pour laquelle la neuropathie diabétique tarde à apparaître. En dehors de ces deux causes, il semblerait que cette conséquence neurologique de l’hyperglycémie soit favorisée par certaines situations telles que :
- La mauvaise alimentation ;
- Le surpoids ou l’obésité ;
- La consommation d’alcool ;
- La forte concentration du sang en lipides ;
- Le tabagisme ;
- L’insuffisance rénale ;
- L’atteinte aux maladies vasculaires ;
- L’hypertension ;
- L’âge (en raison de la grande prévalence à 65 ans).
La taille constitue également un facteur
de survenue de l’affection. Pour rappel, la forme de neuropathie la plus fréquente représente celle qui touche les membres inférieurs. Si cette partie du corps intervient souvent dans le contexte de la neuropathie diabétique, c’est parce qu’elle est constituée de muscles longs.
De ce fait, ces derniers sont plus sensibles. Alors, les scientifiques estiment que plus un individu est grand de taille, plus ses jambes, cuisses et pieds sont longs et donc plus fragiles. Ce qui optimise son risque d’atteinte de la maladie s’il est un diabétique.
La neuropathie diabétique : Des symptômes relatifs à chaque forme de la maladie
Les signes caractéristiques de la neuropathie diabétique sont nombreux. Pour facilement se retrouver, il faut aller au cas par cas sur la base du type de nerf susceptible d’être impliqué. Ainsi, dans le contexte de la neuropathie diabétique périphérique, et plus spécifiquement de celle de la mononeuropathie diabétique, les symptômes sont :
- La complexité à bouger ;
- La faiblesse musculaire ;
- L’antalgie localisée et sévère.
Ces éléments évocateurs de la présence de l’affection possèdent la particularité d’apparaître de manière brusque. Toutefois, au bout de quelques mois, ils disparaissent tout seuls.
Neuropathie diabétique périphérique : Symptômes de la polyneuropathie diabétique
Ici, les symptômes surviennent progressivement. Cela peut nécessiter des mois voire plus d’une année avant que ces signes ne soient entièrement installés. Ces derniers se rapportent particulièrement aux :
- Crampes ;
- Impressions de peau sèche ou dure ;
- Engourdissements ;
- Douleurs électriques sans raison concrète ;
- États de faiblesse ;
- Fourmillements ;
- Troubles de la sensibilité.
Parlant du dernier point, il faut retenir que le patient devient totalement ou partiellement insensible. De ce fait, lorsque sa peau entre en contact avec du chaud, il ne ressent aucune douleur. Cela lui laisse toutefois des séquelles, notamment des plaies.
Les signes de reconnaissance de la neuropathie diabétique autonome
Lorsque les complications du diabète affectent les nerfs des fonctions automatiques du corps, cela se manifeste par :
- Des troubles érectiles ;
- Des troubles urinaires comme les fuites d’urines ou le retard de l’urine à sortir ;
- Un rythme cardiaque plus rapide ;
- Des changements cutanés ;
- Une faible ou dans certains cas une forte sudation ;
- Des troubles digestifs comme la constipation et les nausées ;
- Des étourdissements voire des chutes provoquées par la baisse brusque de la tension en position debout.
En dehors de ces éléments, la neuropathie diabétique autonome possède d’autres symptômes qui seraient qualifiés de silencieux. C’est le cas de l’insensibilité à la douleur et de la non-manifestation des signes des conséquences de la maladie au niveau cardiaque (comme l’accélération du rythme cardiaque par exemple).
La neuropathie diabétique : Procédure de prise en charge thérapeutique
La neuropathie diabétique se soigne, même si ce n’est que de façon symptomatologique. Pour identifier le type de traitement qui saura véritablement convenir à l’état du patient, un diagnostic s’avère nécessaire. Celui-ci est clinique et repose sur la considération des signes évoqués plus haut.
Durant l’entretien, le médecin doit particulièrement s’intéresser à la présence de symptômes sensitifs chez le diabétique. Ces derniers se manifestent généralement au niveau des membres inférieurs. D’habitude, le patient fait lui-même part de cesdits éléments évocateurs au professionnel de santé.
À ce dernier de confirmer ceux-ci, et ce, grâce au questionnaire DN4. Proposé par la Haute Autorité de Santé (HAS), il s’agit d’un ensemble de 10 questions permettant de dépister la douleur et d’évaluer son degré. Cette sensation est à confirmer si :
- La sensibilité est de 82,9 % ;
- Le score est supérieur ou égal à 4 sur 10 ;
- La spécificité est de 89,9 %.
Ce questionnaire semble fiable, mais il ne constitue pas le seul moyen de diagnostiquer la douleur. Le praticien peut également se fier au Michigan Neuropathy Screening Instrument (MNSI). Le Torontoclinical system et le neuropathy symptom score constituent également des outils sûrs.
Les tests de sensibilité des membres inférieurs
Lorsque la neuropathie diabétique se trouve à ses débuts, elle est généralement asymptomatique. De ce fait, la pathologie peut être existante sans que le patient ne présente aucun signe particulier. Dans ce contexte, il semble normal que lors de l’interrogatoire, il ne se plaigne pas de douleurs ou d’autres éléments sensitifs.
Cette absence symptomatologique ne doit pas constituer un frein à la progression dans le diagnostic. Le praticien doit procéder à des tests de sensibilité des membres inférieurs afin d’être mieux orienté sur une atteinte ou non de la neuropathie diabétique. Ces examens reposent sur l’usage :
- D’appareils comme le TSA-II, le Vibraton ou le Neuroesthésiomètre ;
- Du diapason 128 Hz ;
- De tubes d’eau froide ou chaude ;
- Du marteau réflexe.
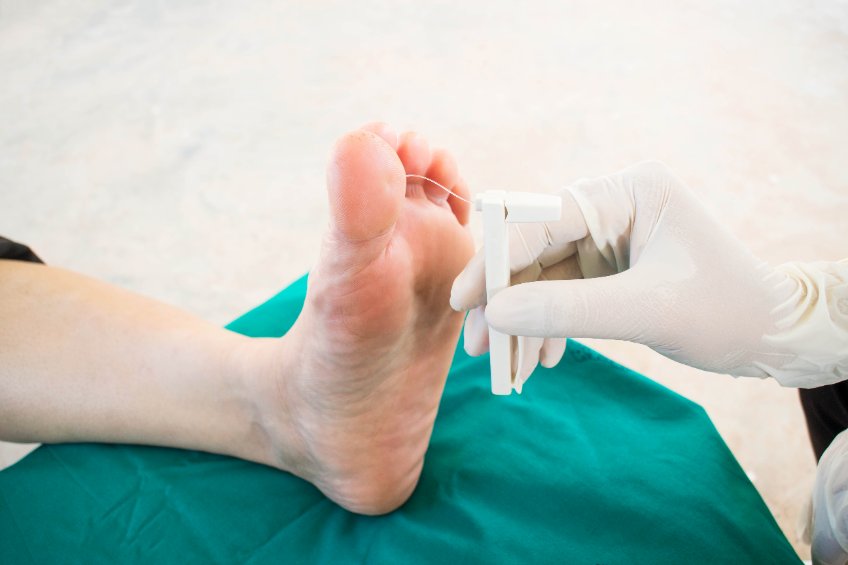
Toutes ces solutions apparaissent au second rang. En réalité, c’est le monofilament 10 g de Sommes — Weinstein qui s’utilise généralement en première intention pour tester la sensibilité du patient. Il s’agit d’un petit équipement qui permet de faire pression au niveau de différentes parties de la voute plantaire.
Les ressentis du patient seront ensuite comparés à ceux d’un individu sain. Par ailleurs, il faut ajouter que suite au test de sensibilité, le professionnel de santé catégorise selon une échelle spécifique les lésions détectées au niveau des pieds du diabétique. Cela l’aide en réalité à mieux réaliser le suivi médical.
L’électromyogramme : Un examen pour confirmer la neuropathie diabétique
Pour mieux préciser son diagnostic, le médecin peut faire passer au malade un examen électroneuromyographique (ENMG). Il faut cependant bien comprendre que ce type de test ne s’effectue pas dans tous les cas. Le praticien doit y faire recours que s’il possède des doutes. Cela fait de ce type d’examen une solution rarement envisagée.
La neuropathie diabétique : L’amélioration de l’équilibre glycémique comme traitement phare
L’amélioration de l’équilibre glycémique consiste à surveiller sa glycémie afin de stabiliser voire réduire le niveau de sucre dans son sang, étant donné que c’est cet élément qui semble à la base de la maladie.
Il faut noter que lorsque la neuropathie diabétique se trouve à ses débuts, cette technique permet aux nerfs endommagés de recouvrer leurs fonctions. Pour donc éviter que ces fibres nerveuses ne subissent une quelconque atteinte, il est recommandé de régulièrement procéder au suivi de son taux de glycémie lorsqu’on est diabétique.
Par ailleurs, il faut également comprendre que cette solution thérapeutique ne guérit pas le diabète, surtout si celui-ci est de type 2. En ce qui concerne les gestes à adopter pour faire chuter le taux de sucre dans son sang, ils se rapportent en général aux règles hygiéno-diététiques comme éviter l’alcool, faire le sport puis manger des repas sains et riches en substances nutritives.
Le traitement des symptômes
La glycémie peut avec de grandes chances chuter significativement. Il s’agit d’un processus qui exige du temps. De ce fait, tant que la neuropathie diabétique existe, les symptômes le sont également. Ces derniers peuvent heureusement être rapidement traités avec des produits ou solutions spécifiques. C’est le cas de :
- L’électro -neuro-stimulation transcutanée (TENS) pour les douleurs ;
- Antihypertenseurs pour les conséquences au niveau cardiaque ;
- Anti-cholinergiques pour traiter les affections urinaires ;
- Crèmes hydratantes pour la sécheresse de la peau ;
- Chaussures orthopédiques pour prévenir les plaies aux pieds ;
- Injections spécifiques pour favoriser l’érection.
Pour soulager les douleurs de la neuropathie diabétique, le médecin peut également prescrire des antidépresseurs, antiépileptiques et antalgiques généraux.




