Lésions oculaires du psoriasis : typologie
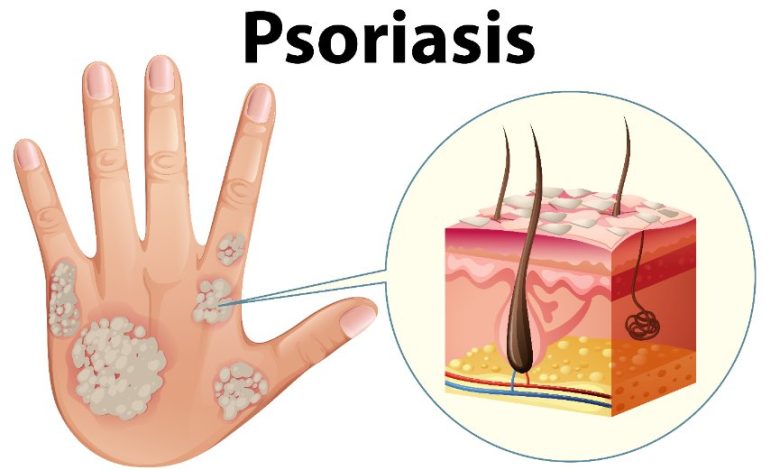
Le psoriasis est une affection systémique et non contagieuse qui se caractérise par une inflammation chronique des tissus cutanés. Il concerne 2 à 4 % de la population occidentale et affecte aussi bien les femmes que les hommes. Il survient à tout âge et évolue sur des années par des poussées intenses entrecoupées de phases d’accalmie.
Les manifestations du psoriasis sont principalement cutanées, même s’il peut arriver également qu’on observe des manifestations extra-cutanées. Dans la maladie psoriasique, l’œil est souvent affecté et on estime que 10 % des patients ont des manifestations ophtalmologiques. Voici les six principales lésions oculaires dues au psoriasis.
1. La blépharite
La blépharite est l’une des lésions oculaires les plus courantes observées en cas de psoriasis. Elle traduit une inflammation des paupières et peut entraîner de graves complications. Voir plus d’informations à son propos dans les sections suivantes.
Blépharite : Symptômes
La blépharite se manifeste par des symptômes variés. Au début de la maladie, en général, le patient présente des yeux larmoyants et rouges. Par la suite, il ressent une forte sensation de grésillement, de picotement et de brûlure dans les yeux. De même, ses paupières s’enflent, démangent et semblent grasses. En l’absence d’un traitement, d’autres signes peuvent apparaître. Il s’agit entre autres :
- de la chute des cils ;
- de la désorientation des cils ;
- de la desquamation du contour de l’œil ;
- de la sensation de démangeaisons au niveau de l’œil ;
- des clignotements fréquents de l’œil ;
- des commotions de la paupière.
Plus rarement, la blépharite provoque une forte sensibilité aux rayons lumineux. Le patient en présence de lumières vives présente alors une douleur ou une irritation oculaire. Il convient de préciser, par ailleurs, que le tableau clinique de la blépharite varie beaucoup d’un patient à l’autre. Il se peut donc que certains patients ne présentent que quelques-uns des signes susmentionnés.
Blépharite : Diagnostic
Le diagnostic de la blépharite en cas de psoriasis repose sur un examen physique et un test réalisé sur écouvillon. L’examen physique consiste en une observation minutieuse de l’œil et des paupières, en particulier. Il permet de relever les modifications structurelles afférentes aux yeux.
Le test sur écouvillon quant à lui se traduit par un prélèvement et une analyse de l’écouvillon. Il fait suite au tamponnement de l’huile de la paupière et met en évidence la présence de certains agents. Par exemple un champignon ou un allergène. Habituellement, c’est un professionnel de santé, notamment un médecin généraliste ou un ophtalmologue qui se charge de réaliser le test.
Blépharite : Traitement
Dans la maladie psoriasique, le traitement de la blépharite se base généralement sur des autos-soins simples. Il s’agit du nettoyage des paupières à l’eau et de l’application de compresses chaudes sur les yeux. Quelquefois, on peut accompagner les autos-soins susmentionnées d’une médication. Le patient est alors mis sous antibiotiques et parfois on lui prescrit également des collyres stéroïdiens.
Blépharite : Complications
Dans l’ordre normal des choses, la blépharite régresse dès qu’on place le patient sous un traitement adéquat. Cependant, il peut arriver qu’elle persiste longtemps et devienne sévère. Elle implique alors :
- des problèmes de cils ;
- un ectropion ;
- des affections cutanées des paupières ;
- un larmoiement excessif ;
- un orgelet chronique ;
- un chalazion.
La blépharite est une lésion oculaire du psoriasis qui peut également se compliquer de maladies sévères de la cornée.
2. La conjonctivite

La conjonctivite correspond à une inflammation du film de nature transparente qui tapisse l’œil. On la retrouve dans environ 5 % des cas de psoriasis où elle provoque des manifestations variées. Voir plus d’informations sur la conjonctivite dans les rubriques ci-dessous.
Conjonctivite : Symptômes
La conjonctivite se manifeste principalement par un érythème, c’est-à-dire une rougeur non douloureuse de l’œil. Celui-ci peut s’accompagner :
- D’une forte irritation oculaire ;
- Des démangeaisons de l’œil ;
- De la sensation qu’une particule étrangère se trouve dans l’œil ;
- D’un larmoiement important ;
- De l’écoulement d’un liquide de teinte verte ou jaune de l’œil ;
- D’une vision floue ;
- D’une photophobie.
Dans certaines circonstances exceptionnelles, la conjonctivite peut causer une décharge nocturne sévère. Le patient peine alors à ouvrir les yeux le matin au réveil.
Conjonctivite : Diagnostic
En présence d’un psoriasis, le diagnostic de la conjonctivite repose sur un examen physique et parfois des tests de laboratoire. L’examen physique permet d’apprécier la structure interne et externe de l’œil. Il se fonde sur des méthodes basées sur le grossissement et l’utilisation de lumières vives. C’est le médecin traitant qui se charge généralement de le réaliser.
Deux tests en particulier complètent l’examen physique en cas de diagnostic de la conjonctivite. Il s’agit du test de culture des bactéries et du test épicutané. Durant le test de culture bactérienne, on cultive l’écoulement de l’œil infecté en vue de voir s’il contient des bactéries. Le test épicutané quant à lui permet de voir si un allergène est à l’origine de la conjonctivite. En général, en cas de psoriasis, ces deux tests sont négatifs.
Conjonctivite : Traitement
La conjonctivite est une lésion oculaire du psoriasis qui peut régresser spontanément même en l’absence de traitement. Toutefois, des autos-soins existent pour la soulager. Il y a le nettoyage de l’œil, l’application de larmes artificielles et de compresses froides. On peut associer à ces autos-soins un traitement médicamenteux. Dans ce cas, en général, on administre des collyres antihistaminiques et antibiotiques au patient.
Conjonctivite : Complications
Dans la maladie psoriasique, la conjonctivite ne provoque généralement aucune complication. Il peut arriver, toutefois, qu’elle s’aggrave et évolue vers :
- Une irritation sévère de la cornée ;
- Une blépharite ;
- Des troubles de la vision.
Dès que l’un de ces troubles apparaît en cas de conjonctivite, il est primordial que le patient informe un professionnel de santé. Autrement, il s’expose à des pathologies oculaires plus graves pouvant induire une perte de la vision.
3. La sécheresse oculaire

Les phénomènes de sécheresse oculaire sont assez fréquents en cas de psoriasis. Ils résultent généralement d’un manque de lubrification de l’œil par défaut de sécrétion ou une altération de la qualité des larmes. Pour en savoir plus sur eux, consulter les sections ci-après.
Sécheresse oculaire : Symptômes
La sécheresse oculaire provoque des manifestations variées. Au début de la maladie, le patient présente une forte sensibilité au vent et à la lumière. Il ressent une sensation de picotements et a comme l’impression qu’un corps étranger se trouve dans son œil. Par la suite, ses yeux piquent et il ressent une gêne importante au relèvement des paupières. Outre ces symptômes qui sont les plus évocateurs d’une sécheresse oculaire, il peut également présenter :
- Une sensation importante de paupières collées ;
- Un besoin accru de cligner les paupières ;
- Une absence totale ou partielle de larmes dans les conditions qui peuvent induire leurs sécrétions (émotions fortes, découpage d’oignons) ;
- Une difficulté à bien voir ;
- Une difficulté à supporter les lentilles de contact.
La sécheresse oculaire peut provoquer un larmoiement au froid, au vent et à la lecture. De même, dans certains cas extrêmes, elle entraîne une vision floue et une fatigue visuelle importante.
Sécheresse oculaire : Diagnostic
Le diagnostic de la sécheresse oculaire repose généralement sur un examen physique et des tests spécifiques. Le but de ces derniers est d’évaluer la qualité et la quantité de larmes présentes sur l’œil.
L’examen physique repose sur une observation directe des yeux. Il permet d’apprécier l’aspect du fond de l’œil afin de dire s’il est sec ou non. Les tests effectués quant à eux permettent d’analyser les propriétés des larmes issues de l’œil affecté.
Pour les réaliser, l’ophtalmologiste instille, au prime abord, quelques gouttes de collyre coloré. Ensuite, il observe à l’aide d’une lampe à fentes l’œil. Il pourra ainsi porter une appréciation sur la durée moyenne de stabilité des films lacrymaux entre plusieurs clignotements. De plus, il pourra déterminer le temps que le film lacrymal met à se déchirer en vue de porter un jugement objectif sur la qualité des larmes.
Sécheresse oculaire : Traitement
Le traitement de la sécheresse oculaire repose généralement sur l’application de larmes artificielles sur l’œil. D’habitude, il ne comprend ni médicament ni photothérapie. Il peut, toutefois, arriver qu’on prescrive en plus des larmes artificielles quelques mesures au malade. Par exemple, il se peut que le médecin traitant lui demande :
- D’humidifier l’air intérieur ;
- De réduire l’exposition à la fumée du tabac ;
- D’adopter une alimentation équilibrée et riche en sources de vitamines A ;
- De limiter l’exposition aux écrans.
Pour finir, pour pallier la sécheresse oculaire en cas de psoriasis, on peut également avoir recours aux lunettes de protection. Elles préservent l’œil de l’air sec.
Sécheresse oculaire : Complications
La principale complication qui peut résulter de la sécheresse oculaire est l’apparition d’un érythème douloureux. Dans certains cas extrêmes, cependant, la sécheresse oculaire peut induire de sévères troubles de la vision. Par exemple, une vision floue et une perte de vision. Il devient alors urgent d’informer un professionnel pour éviter que les complications n’entraînent des affections irréversibles.
4. Les plaies cornéennes
Les plaies cornéennes traduisent une déchirure partielle des tissus de la cornée de l’œil. Dans la maladie psoriasique, elles apparaissent suivant un mécanisme non entièrement élucidé. Voir de plus amples informations sur elles dans les rubriques ci-après.
Plaies cornéennes : Symptômes
Les plaies cornéennes entraînent une forte inflammation de l’œil et l’apparition de nombreux symptômes. Il y a notamment :
- Une douleur oculaire qui s’intensifie lorsque le patient ouvre, ou à contrario, ferme l’œil ;
- Une sensation de la présence de corps étranger sur l’œil ;
- L’impression d’avoir dans les yeux des grains de sable ;
- L’apparition d’un spasme oculaire ;
- Un larmoiement qui souvent apparaît sans que le patient puisse le contrôler ;
- Un érythème qui se traduit par l’apparition d’une rougeur sur l’œil.
Parfois, les manifestations des plaies cornéennes comprennent un gonflement des paupières et une forte photophobie. Plus rarement, il survient des troubles légers de vision persistant de jour comme de nuit.
Plaies cornéennes : Diagnostic
En milieu clinique, le diagnostic des plaies cornéennes repose sur un examen physique. Il s’agit d’une observation simple qui permet au médecin traitant d’apprécier l’intégrité de la cornée. En plus de l’examen physique, pour confirmer le diagnostic des plaies cornéennes, on peut réaliser un test ophtalmique. Ce dernier repose sur l’application de gouttes de fluorescéine orange-jaune sur l’œil et permet une évaluation plus optimale de la cornée. Il met en lumière les éventuelles ulcérations, hémorragies ou érosions afférentes à la cornée.
En général, c’est un ophtalmologue qui se charge de le réaliser. Dans le cadre du diagnostic des plaies cornéennes, il est rare qu’on réalise des dosages biochimiques. La seule condition qui puisse justifier leurs réalisations est la suspicion d’une comorbidité autre que le psoriasis. Par exemple, le diabète de type 2.
Plaies cornéennes : Traitement
Sur un terrain psoriasique, les plaies cornéennes requièrent une prise en charge hautement spécialisée du fait de leurs complications. En général, le traitement à administrer au patient dépend du degré de sévérité de la plaie. En présence de plaies mineures, le traitement repose presque exclusivement sur l’administration de gouttes lubrifiantes au patient. Il est important que les gouttes choisies ne contiennent aucun agent chimique de conservation.
Le traitement a pour but de garder l’œil humidifié le temps qu’il faut pour que le processus naturel de cicatrisation s’achève. En revanche, en présence de plaies cornéennes étendues et graves, on associe les gouttes lubrifiantes à d’autres traitements. Il y a principalement l’administration d’antibiotiques dans le but de prévenir une infestation de la plaie.
Selon le cas considéré, on peut également compléter l’antibiothérapie par un stéroïde ou un antalgique. Ces médicaments permettent de réduire les effets de l’inflammation d’une part et de diminuer la photophobie ainsi que la douleur d’autre part. Beaucoup plus rarement, dans le cadre du traitement des plaies cornéennes, on fait recours aux lentilles de contact thérapeutiques.
Attention à ne pas les confondre aux lentilles classiques, qui peuvent induire une aggravation de la plaie. La durée de cicatrisation des plaies cornéennes étendues peut aller jusqu’à deux semaines, contre trois jours en moyenne pour les plaies mineures.
Plaies cornéennes : Complications
Les plaies cornéennes sont des lésions oculaires psoriasiques qui peuvent entraîner d’importantes complications. Il y a, par exemple, la perte de vision, la vision floue et l’incapacité à lire. Plus rarement, elles causent des affections cornéennes graves telles que la dystrophie et la kératite. En présence d’une complication des plaies cornéennes, le patient a l’obligation d’informer son médecin traitant.
5. L’uvéite
L’uvéite est une lésion oculaire du psoriasis qu’on ne présente plus. Elle fait suite à un gonflement important de l’uvée qui représente la zone colorée des yeux. Dans la maladie psoriasique, elle est soit aiguë ou chronique. Plus d’informations sur l’uvéite sont disponibles ci-dessous.
Uvéite : Symptômes
L’uvéite entraîne des réactions inflammatoires importantes ainsi qu’une série de manifestations oculaires. Au stade initial de la maladie, le patient présente un érythème important caractérisé par une rougeur des yeux. De même, il ressent une douleur oculaire d’intensité variable avec des pics au lever et à l’ouverture de l’œil. Au stade avancé de la maladie, en revanche, on observe des manifestations plus graves. Il s’agit entre autres :
- de l’apparition de bouées dans le champ de vision ;
- de la baisse inexpliquée de la vision ;
- de la vision floue ;
- d’une modification de la pupille.
Dans des circonstances quelque peu rares, l’uvéite affecte la couleur naturelle de l’iris qui peut devenir rouge.
Uvéite : Diagnostic
Les moyens utilisés pour poser le diagnostic d’une uvéite sont nombreux. Il y a principalement l’examen classique des yeux, la tonométrie, le test à la lampe à fentes et le test à un colorant spécial. L’examen classique des yeux repose sur une simple observation de l’œil. Il permet d’apprécier l’aspect de l’œil et de relever les modifications structurelles dont il fait objet.
En général, il dure moins de trente minutes. Le test à la lampe à fentes commence généralement par l’application d’une goutte de solution ophtalmologique sur le fond de l’œil. Il permet d’explorer plus en profondeur la structure de l’œil et spécialement de la cornée.
La tonométrie quant à elle se fait grâce à un dispositif spécifique. Il permet de calculer la pression totale dans l’œil. On l’utilise pour écarter les étiologies vasculaires. Le test au colorant spécial, pour finir, permet une analyse des larmes oculaires. De même, il offre des photographies rendant possible l’évaluation du liquide oculaire et l’épaisseur des tissus rétiniens.
D’ordinaire, il revient à l’ophtalmologue de faire l’ensemble de ces tests. Le médecin généraliste et les autres professionnelles n’ont pas forcément le background qu’il faut pour les réaliser objectivement.
Uvéite : Traitement
À l’instar des plaies cornéennes, l’uvéite en présence de psoriasis requiert un traitement spécialisé. En général, le traitement dépend du tableau clinique du patient. Il repose principalement sur l’administration de corticostéroïdes. Le but de ces médicaments est de réduire les effets de l’inflammation sur l’uvée de l’œil. On peut en plus des corticostéroïdes administrer les médicaments ci-après au malade :
- Les antibiotiques qui permettent de lutter contre les bactéries ;
- Les immunosuppresseurs qui servent lorsque l’uvéite présente une origine immunitaire ;
- Les antalgiques pour soulager la douleur résultant de l’inflammation.
Enfin, en dernier recours, on peut pratiquer une vitrectomie. L’objectif de cette dernière est de pallier les flotteurs persistants. Par ailleurs, il faut noter que pour optimiser l’effet de ces traitements, il est impératif pour le patient de respecter certaines mesures nutritionnelles. Il doit optimiser les apports en fruits et légumes et réduire la consommation de gras.
Uvéite : Complications
L’uvéite est une lésion oculaire psoriasique qui se complique rarement. Cependant, il arrive parfois qu’elle s’aggrave. Dans ces circonstances, les principales maladies vers lesquelles elle évolue sont le glaucome et les cataractes. En l’absence de traitement sur le long terme, il est également possible qu’elle crée des lésions au nerf optique, un décollement de la rétine et une perte irréversible de vision.
6. La cataracte

La cataracte correspond à une opacification évolutive du cristallin qui représente la lentille retrouvée au sein de l’œil. Elle figure parmi les lésions oculaires du psoriasis les plus courantes. On l’identifie comme la cause majeure de la cécité dans le monde. Pour découvrir plus d’informations sur la cataracte, consulter les informations ci-dessous.
Cataracte : Symptômes
Les manifestations cliniques de la cataracte oculaire comprennent principalement des troubles de la vision. Le patient présente une vision brouillée/trouble et double. De plus, autour des rayons lumineux, il voit le halo et perçoit la plupart des accessoires de couleurs en jaunes. Outre ces troubles, il a une difficulté importante à voir lorsqu’il fait nuit.
Les manifestations secondaires de la cataracte oculaire comprennent :
- Une hypersensibilité à la lumière ;
- Une hypersensibilité à l’éblouissement ;
- Un besoin accru d’éclairage pour voir des accessoires ou lire des documents ;
- Une douleur oculaire.
L’ensemble de ces symptômes cliniques s’accompagne le plus souvent d’un mal de tête provenant des modifications oculaires observées.
Cataracte : Diagnostic
Les moyens utilisés pour le diagnostic de la cataracte sont proches de ceux utilisés pour le diagnostic de l’uvéite. Il s’agit, principalement de l’examen général de l’œil, du test à la lampe à fentes, de la tonométrie et de l’examen rétinien. L’examen général de l’œil permet d’identifier les modifications superficielles de l’œil. À savoir les changements d’aspects, les changements de volume, les changements d’orientation, etc.
La tonométrie permet quant à elle d’estimer la pression de l’œil et repose sur l’usage de matériaux spécifiques. Ensuite, l’examen à la lampe à fentes permet d’entrevoir les modifications afférentes à la structure interne de l’œil. Il se fait avec des liquides spéciaux.
Les deux examens restants n’interviennent pas dans le diagnostic de l’uvéite. Ils ne sont utiles que pour confirmer le diagnostic de la cataracte. Le test d’acuité visuelle permet de réaliser une évaluation objective de la capacité du patient à différencier clairement les détails les plus subtils de son champ de vision. Dans la pratique, pour le faire, on met le patient à distance d’une image déterminée et on lui demande de dire ce qu’il voit. L’examen rétinien, pour finir, met en évidence les anomalies du cristallin et de la rétine.
Cataracte : Traitement
À l’opposé des autres lésions oculaires du psoriasis, la cataracte nécessite une prise en charge complexe. En général, on préconise d’opérer le patient. La chirurgie de la cataracte repose essentiellement sur la substitution de la lentille naturelle couvrant l’œil par une lentille artificielle. Il peut également arriver aussi qu’on remplace la lentille naturelle par une lentille intraoculaire (LIO).
Cataracte : Complications
Les cataractes oculaires survenant sur un terrain psoriasique sont très susceptibles de se compliquer. Elles peuvent dans les cas graves entraîner une perte totale de vision réduisant l’autonomie du patient. Dans les cas peu sévères, les complications des cataractes vont de la formation de glaucome et une inflammation oculaire.
Dès qu’apparaissent les signes de complications d’une cataracte, on recommande aux patients d’informer un professionnel de santé. De préférence, le médecin familial chargé de les traiter. Il pourra anticiper les complications graves et proposer des approches thérapeutiques efficaces pour le patient.




