Syndrome de Horner : causes, manifestations, traitements

Le syndrome de Claude Bernard-Horner est un trouble neurologique assez rare. En effet, il touche moins d’une personne 2000 en France. Cette affection provoque des symptômes légers dont les plus caractéristiques s’avèrent une chute de la paupière supérieure, une rétractation de la pupille ainsi qu’une absence de transpiration sur la zone du visage atteint.
Il n’existe toutefois pas de traitement spécifique au syndrome de Claude Bernard-Horner. Pour se débarrasser de ce mal, il faut en déterminer l’origine afin d’y remédier. Quelles sont alors les causes possibles de cette affection. Voici tout ce qu’il faut savoir sur le sujet.
Syndrome de Horner : causes
Le syndrome de Horner est une conséquence de lésions (centrales ou périphériques) ou d’une compression des fibres nerveuses sympathiques. En réalité, certaines des fibres qui relient les yeux au cerveau suivent un trajet détourné. Elles descendent le long de la moelle épinière depuis le cerveau, émergent dans le thorax puis remontent le long du cou (autour de l’artère carotide jusque dans le crâne et l’œil).
Lorsque ces fibres connaissent une quelconque lésion sur leur parcours, il en résulte le syndrome de Claude Bernard-Horner. L’atteinte peut se manifester de manière spontanée ou provenir d’un autre trouble comme les maladies de la tête, du cerveau, du cou, du thorax, de la moelle épinière, etc. Plus concrètement, le syndrome peut être dû à :
- Un accident vasculaire cérébral (AVC)
- Un cancer du poumon
- Des ganglions lymphatiques gonflés au niveau du cou (adénopathie cervicale)
- Un anévrisme de l’aorte thoracique (grosseur de la paroi de l’aorte)
- Une dissection de l’artère carotide (déchirure dans l’enveloppe de la paroi artificielle)
- Une sclérose en plaques (le syndrome nait dans ces cas de la présence d’une plaque dans les structures nerveuses. Cette inflammation provoque la compression nerveuse).
- Des lésions, d’autres tumeurs, etc.
Notons par ailleurs que le syndrome de Claude Bernard-Horner peut être présent chez le nourrisson. Il s’agit là d’une atteinte d’origine congénitale liée à traumatisme obstétrical.
Syndrome de Horner : symptômes et complications
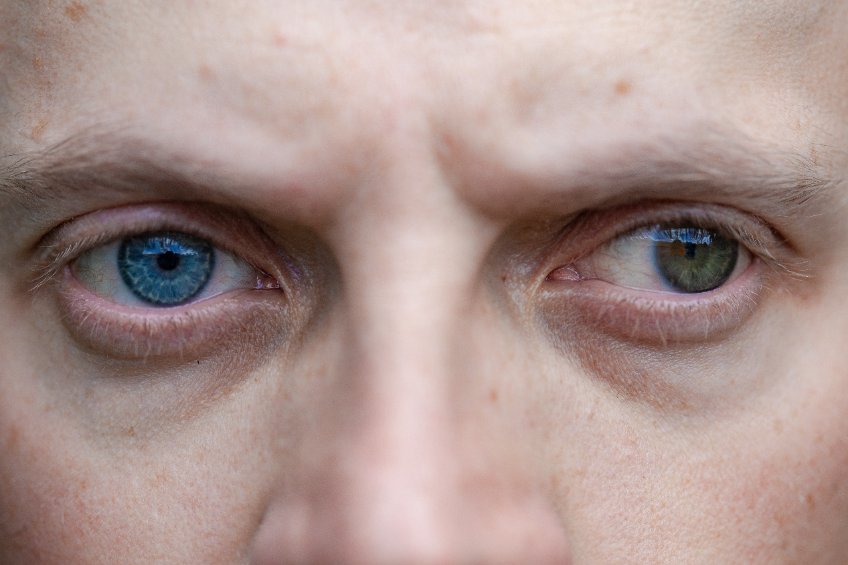
Le syndrome de Claude Bernard-Horner affecte généralement un seul côté du visage. Trois signes concomitants s’y associent :
- Une « ptôse » de la paupière supérieure : elle crée une asymétrie des yeux par la chute de la paupière supérieure de l’œil
- Un « myosis » qui désigne le rétrécissement d’une pupille
- Une « énophtalmie » parlant du recul du globe oculaire dans l’orbite. L’œil paraît ainsi plus enfoncé dans son orbite.
Chez certaines personnes, le rétrécissement de la pupille interfère avec la vision nocturne. Ces cas demeurent néanmoins rares, car la plupart des patients ne remarquent aucune différence dans la vision. En outre, le côté du visage touché peut transpirer moins que la normale ou ne pas du tout transpirer. Cette anomalie fait présumer d’une lésion au niveau d’un neurone relié à un dermatome sur le visage. Dans de rares cas, la même lésion peut entrainer des rougeurs, un visage inexpressif et un défaut d’horripilation des poils.
Symptômes chez l’enfant
Des signes supplémentaires sont recensés chez les enfants atteints du syndrome de Horner. Il s’agit notamment de :
- La couleur plus claire de l’iris dans l’œil affecté (cas des nourrissons)
- Changement par moment de couleur (sous l’effet de la chaleur, après des efforts physiques ou suite à des réactions émotionnelles) sur le côté affecté du visage
- Larmoiement
Complications
Le syndrome de Horner n’aboutit ordinairement pas à des complications si ce n’est un risque de troubles ophtalmologiques comme la baisse de la vision. On recense toutefois des répercussions d’ordre esthétique pouvant provoquer chez certains patients le développement de véritables complexes. Aussi, en fonction des causes de l’apparition du mal, on peut noter d’autres complications plus ou moins graves.
Syndrome de Horner : quand consulter un médecin ?

L’apparition du syndrome de Claude Bernard-Horner peut résulter de diverses causes. Lorsque certains symptômes surviennent soudainement, s’accompagnent de signes atypiques ou apparaissent après une blessure traumatique, il importe de consulter le médecin au plus vite pour bénéficier d’une prise en charge d’urgence. Les signes les plus indexés sont :
- Des troubles de la vision
- Le vertige
- Des difficultés à marcher
- Des troubles de l’élocution
- La faiblesse musculaire
- Sévères et soudaines douleurs au cou
- Maux de tête
- Manque de contrôle musculaire, etc.
Une fois chez le médecin, un diagnostic sera réalisé afin de déterminer si ces symptômes sont effectivement le fruit du syndrome de Claude Bernard-Horner.
Syndrome de Horner : Diagnostic
Le médecin suspecte le syndrome de Claude Bernard-Horner d’après les symptômes mentionnés. Pour confirmer son diagnostic et déterminer les causes de la maladie, un examen en deux parties sera effectué. Il s’agira notamment de tests des gouttes ophtalmiques puis d’une IRM (Imagerie par résonnance magnétique) ou TDM (tomodensitométrie).
L’instillation de gouttes ophtalmiques
Des gouttes de cocaïne (4 à 5 %) ou d’apraclonidine (0,5 %) sont d’abord instillées dans les deux yeux. La cocaïne permet de bloquer la recapture de la noradrénaline et provoque ainsi une dilatation de la pupille de l’œil non affecté. Lorsque la lésion est périphérique d’origine post-ganglionnaire en l’occurrence, la pupille de l’œil affecté ne se dilate pas à cause de la dégénérescence des terminaisons nerveuses post-ganglionnaires : on parle d’anisocorie augmentée.
Lorsque la lésion est centrale avec des fibres postganglionnaires intactes, la pupille de l’œil affecté se dilate aussi et l’anisocorie diminue. L’aproclonidine vient alors révéler la lésion centrale grâce à un procédé différent.
En effet, l’aproclonidine est un agoniste alpha adrénergique faible qui dilate de façon minimale la pupille d’un œil non affecté. Lorsque l’affection est post-ganglionnaire (syndrome de Claude Bernard-Horner périphérique), la pupille de l’œil affecté se dilate plus que de celle de l’œil normal à cause de la perte de l’innervation sympathique de l’iris de l’œil atteint. Il a donc développé une hypersensibilité adrénergique. On parle d’une diminution de l’anisocorie. À noter que les résultats peuvent se révéler faussement normaux si la lésion à l’origine du mal est aiguë.
Lorsque la lésion est préganglionnaire (syndrome de Claude Bernard-Horner central), la pupille de l’œil atteint ne se dilate pas à l’instillation de l’aproclonidine. On parle d’aniscororie augmenté, car le muscle dilatateur de l’iris ne développe pas d’hypersensibilité adrénergique. Si les résultats orientent toujours dans le sens de la maladie, l’utilisation de l’hydroxyamphétamine sera requise.
Utilisation de l’hydroxyamphétamine (1 %)
De l’hydroxyamphétamine (1 %) peut être mise dans les deux yeux du patient 48h après les premiers tests afin de localiser la lésion. Cette substance provoque la libération de noradrénaline par les terminaisons présynaptiques. Les résultats obtenus sont notamment :
- En cas de lésion post-ganglionnaire : absence de dilation de la pupille de l’œil affecté contrairement à celle de l’œil normal entrainant une augmentation de l’anisocorie
- En cas de lésion préganglionnaire (centrale) : dilatation excessive de la pupille de l’œil affecté pendant que la pupille de l’œil sain se dilate normalement. On parle d’anisocorie diminuée.
Le présent test est moins fréquemment utilisé en raison de la rareté de l’hydroxyamphétamine. Ainsi dès que l’aproclonidine est utilisé, les patients peuvent directement subir une IRM (imagerie par résonnance magnétique) ou une TDM (tomodensitométrie) du cerveau, de la moelle épinière, du thorax, du cou (selon le contexte clinique)… afin de localiser l’anomalie.
Syndrome de Horner : Prévention
La prévention du syndrome de Claude Bernard-Horner s’effectue par des mesures anticipatives de sa cause. Il s’agira notamment d’adopter et de maintenir une bonne hygiène de vie afin de minimiser les risques de développement de pathologies à l’origine de la maladie. Ces précautions sont davantage de mise chez les personnes à risque que sont :
- Les individus de tout âge souffrant d’une maladie vasculaire ou d’une pathologie tumorale, infectieuse au niveau du cou, des poumons ou de la région de la tête.
- Les personnes ayant subi un quelconque traumatisme nerveux
- Les nouveau-nés en cas de traumatisme lors de l’accouchement
Précisons cependant que la maladie peut survenir chez n’importe quel profil (à tout âge, peu importe le genre). Il semble judicieux donc de se prémunir grâce aux précautions indiquées.
Syndrome de Horner : Traitement
Le syndrome de Claude Bernard-Horner est une maladie a priori bénigne. Aucun traitement n’est donc requis pour l’éradiquer. Lorsque la survenance de la maladie est due à la compression d’un nerf, la guérison viendra instantanément après que la compression soit levée. En cas d’arrachement du nerf, le symptôme apparait comme irréversible.
Toutefois, il existe deux catégories d’approches essayées en médecine lorsqu’il faut traiter coûte que coûte le syndrome de Claude Bernard-Horner. On distingue notamment les thérapies standards des thérapies expérimentales.
Les thérapies standards
Il s’agit de méthodes habituellement utilisées pour traiter la cause de la lésion ou de la tumeur. Le plus souvent, une ablation chirurgicale de la lésion ou de la croissance est réalisée. Une radiothérapie ainsi qu’une chimiothérapie peuvent être indiquées pour les patients souffrant de tumeurs malignes.
En ce qui concerne les cas de forme génétique de la maladie, un conseil génétique pourra se révéler bénéfique. Les autres traitements concernent directement le soulagement de symptômes ou le soutien du patient.
Thérapies expérimentales
Des essais cliniques continuent d’être réalisés à nos jours dans divers pays du monde afin de remédier efficacement et spécifiquement au syndrome de Claude Bernard-Horner. Selon l’institut concerné, des résultats variés sont obtenus. Avant de se tourner vers ces options, il reste judicieux d’exiger un diagnostic différentiel qui confirme la maladie. En effet d’autres troubles présentent des symptômes similaires au syndrome de Horner à l’instar du syndrome d’Adie et du syndrome de Wallenberg.




