
Le nombre de personnes atteintes de diabète ne cesse de croitre non seulement en France, mais aussi dans le monde entier. Cette augmentation est directement liée à l’incidence croissante de la néphropathie diabétique. Les lésions rénales dans le diabète sucré sont l’une des pires complications de cette maladie et entraînent un taux de mortalité élevé. Bien qu’il existe des traitements pour la néphropathie diabétique, il est important de comprendre ses causes, ses manifestations et ses examens diagnostiques. Surtout, il est utile de savoir comment éviter cette pathologie.
Néphropathie diabétique : présentation
La néphropathie diabétique est une complication grave qui se développe chez les personnes atteintes de diabète de type 1 et de type 2. Elle affecte les reins et c’est pour cette raison qu’elle est également appelée maladie rénale diabétique. Jusqu’à 40 % des personnes atteintes de diabète souffrent d’une maladie rénale.
Par ailleurs, la néphropathie diabétique affecte la capacité des reins à éliminer les déchets métaboliques et l’excès de liquide de l’organisme. En réalité, au fil du temps, elle endommage lentement le système de filtration des reins. Il est donc très important de la détecter le plus tôt possible. Cela permet de ralentir la progression de la maladie et de réduire le risque de complications. L’une d’entre elles est l’insuffisance rénale terminale, qui représente une menace sérieuse pour la vie du patient.
Néphropathie diabétique : symptômes
À ses premiers stades, la néphropathie diabétique peut ne pas être présente. Au fur et à mesure de son évolution, les symptômes suivants peuvent devenir gênants :
- Tension artérielle non contrôlée ;
- Augmentation des protéines (albumine) dans les urines ;
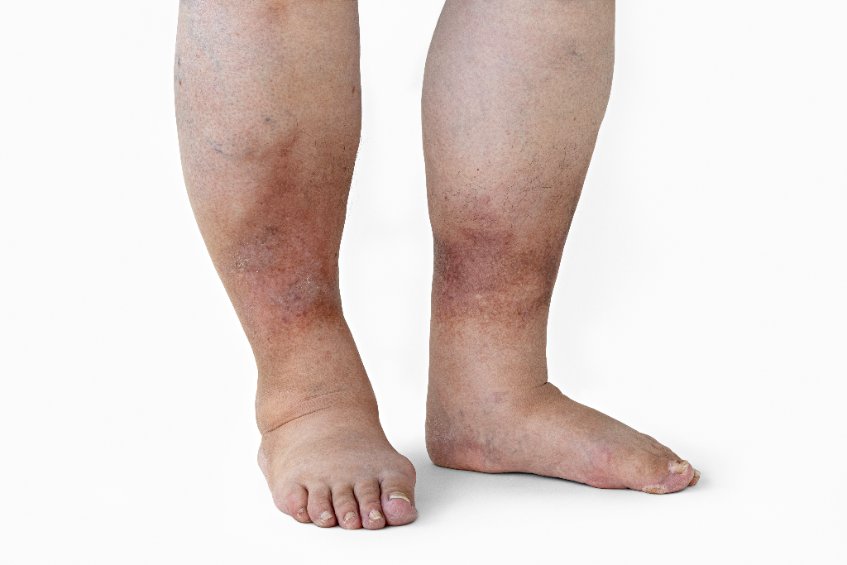
- Gonflement des pieds, des chevilles, des mains ou des yeux ;
- Augmentation de l’envie d’uriner ;
- Urine plus foncée en raison de la présence de sang dans les urines ;
- Confusion ou difficulté à se concentrer ;
- Démangeaisons constantes.
En outre, les victimes peuvent également présenter avoir un essoufflement, une perte d’appétit, des nausées et des vomissements. Dans certains cas, elles peuvent avoir une urine mousseuse ou la présence d’albumine/protéine dans l’urine (observée à un stade précoce). Les signes d’une néphropathie peuvent également être l’observation de taux de créatinine et d’urée élevés lors d’une analyse de sang. Pour finir, cette maladie peut provoquer une prise de poids rapide inexpliquée, une diminution du débit urinaire ou la fatigue.
Néphropathie diabétique : stades de développement
Selon la classification moderne, on distingue différents stades de développement de la néphropathie diabétique à savoir :
- Microalbuminurie (MAU) ;
- Protéinurie (PU) avec fonction d’excrétion de l’azote préservée des reins ;
- Insuffisance rénale chronique (IRC).
Microalbuminurie (MAU)
Le stade MAU (stade de néphropathie naissante) est une phase dans laquelle le niveau d’élimination d’albumine dans l’urine se situe entre 30 et 300 mg par jour. Dans le même temps, le débit de filtration glomérulaire (DFG) reste dans les limites normales.
Aussi, la fonction d’élimination de l’azote par les reins est normale. Le taux de la pression artérielle (PA) est généralement normal dans le diabète de type 1. Avec un traitement rapide, ce stade de l’atteinte rénale peut être réversible.
Protéinurie (PU)
Le stade PU (stade de néphropathie manifeste) est le stade au cours duquel le taux d’élimination d’albumine dans l’urine dépasse 300 mg par jour. Dans cette phase, une baisse régulière du DFG commence et une hypertension persistante (PH) se développe. Le traitement actif de ce stade peut ralentir la progression du DFG et retarder l’apparition de l’IRC.
Insuffisance rénale chronique
Le stade de l’IRC est le cas où il y a une diminution du DFG en dessous de 60 ml/min. Cela augmente le taux de créatinine et d’urée dans le sérum sanguin. De même, la gravité de l’hypertension accroit. Une diminution du DFG en dessous de 15 ml/min entraîne alors l’apparition d’une insuffisance rénale chronique terminale.
Néphropathie diabétique : causes et complications
À l’intérieur des reins se trouvent des millions de petits faisceaux de vaisseaux sanguins appelés glomérules. Ce sont ces derniers qui filtrent et purifient le sang des déchets métaboliques. Les lésions graves de ces vaisseaux sanguins entraînent une néphropathie diabétique. Cela conduit finalement à une réduction de la fonction rénale et à une insuffisance rénale.
Cette maladie est étroitement liée au diabète. En effet, c’est le diabète qui endommage les vaisseaux sanguins et les cellules rénales. Pourquoi cela se produit-il ? Au fil du temps, un taux de glycémie élevé entraîne une hypertension artérielle. À son tour, l’hypertension artérielle endommage les reins, car la pression s’accumule dans le délicat système de filtration.
Complications
Les complications de la néphropathie diabétique se développent sur des mois, voire des années. Elles comprennent :
- Un œdème pulmonaire ;
- Une augmentation soudaine du taux de potassium dans le sang (hyperkaliémie), qui peut à son tour entraîner une crise cardiaque ;
- Des maladies cardiovasculaires, qui peuvent conduire à un accident vasculaire cérébral ;
- Une lésion des vaisseaux sanguins de la rétine (rétinopathie diabétique) ;
- Une anémie ;
- Une formation d’ulcères du pied ;
- Un dysfonctionnement érectile ;
- Des complications de la grossesse qui mettent en danger la santé de la mère et de l’enfant ;
- Des dommages irréversibles aux reins qui nécessitent une dialyse ou une transplantation rénale ;
On peut aussi noter d’autres problèmes liés à des dommages aux reins et liés aux lésions des cellules nerveuses ainsi que des vaisseaux sanguins.
Théories de la cause de la néphropathie diabétique
Il existe plusieurs théories expliquant la cause de la néphropathie diabétique : métabolique, hémodynamique, génétique. Malgré leurs différences, la plupart des experts s’accordent sur un point. En effet, le principal facteur déclencheur du développement de la néphropathie diabétique est l’hyperglycémie. La néphropathie diabétique est donc la conséquence d’une sous-compensation des troubles du métabolisme glucidique sur une longue période.
Théorie métabolique
Selon la théorie métabolique de la néphropathie diabétique, une hyperglycémie persistante peut entraîner une perturbation de tous les processus biochimiques dans les reins. Par ailleurs, elle peut causer une diminution de leur activité fonctionnelle. La violation de la fonction « barrière » des reins entraîne l’apparition de protéines dans l’urine, la protéinurie.
Si les reins cessent de nettoyer correctement le sang, les déchets et l’eau commencent à s’accumuler dans l’organisme. Dans le sang du patient, l’urée et la créatinine augmentent, indiquant le développement d’une insuffisance rénale.
Théorie hémodynamique
La théorie hémodynamique explique le développement de la néphropathie diabétique par l’hypertension, une perturbation du flux sanguin rénal. En effet, une hypertension prolongée peut entraîner des modifications de la structure des glomérules rénaux. Au début, on observe une hyperfiltration avec une augmentation du taux de libération des protéines et de la formation d’urine primaire.
Par la suite, le tissu des glomérules rénaux est remplacé par du tissu conjonctif (glomérulosclérose). Cela entraîne une occlusion complète des glomérules rénaux, une diminution de leur capacité de filtration et le développement d’une insuffisance rénale chronique.
Théorie génétique
La théorie génétique du développement de la néphropathie diabétique suggère que le patient présente des facteurs qui se manifestent par des troubles hémodynamiques. À cela s’ajoutent des pathologies métaboliques. En général, les trois mécanismes de développement, étroitement liés les uns aux autres, sont impliqués dans la pathogenèse de cette maladie.
Les facteurs de risque qui contribuent au développement de la néphropathie diabétique peuvent inclure l’hyperglycémie non contrôlée à long terme, l’hypertension ou le surpoids. De même, les infections des voies urinaires, le tabagisme et le sexe masculin sont susceptibles d’augmenter le risque de développer cette pathologie.
Néphropathie diabétique : diagnostic
Pour déterminer si une personne souffre d’une néphropathie diabétique, plusieurs procédures de diagnostic sont prescrites.
Des tests sanguins
Les analyses de sang sont recommandées pour surveiller le diabète et déterminer dans quelle mesure les reins remplissent leurs fonctions. Le médecin traitant peut demander plusieurs tests sanguins en fonction de l’état de la maladie.
Des analyses d’urine
Ce test permet de déterminer la santé des reins et montre s’il y a une grande quantité de protéines dans l’urine. Une concentration élevée d’une protéine appelée microalbumine indique des problèmes rénaux.
Une radiographie ou échographie
Le diagnostic de la néphropathie diabétique par radiographie ou échographie permet d’évaluer la structure et la taille des reins. Certains patients se voient prescrire un scanner ou une IRM. Ces procédures permettent d’évaluer si la circulation sanguine dans les reins est altérée.
Une biopsie
Durant cette procédure, le patient reçoit une anesthésie locale. Ensuite, à l’aide d’une fine aiguille, le médecin pratique une ponction dans le dos. Il « prélève » un petit morceau de tissu rénal. Il envoie alors l’échantillon de tissu dans un laboratoire dans lequel il est examiné au microscope.
Néphropathie diabétique : traitement
La première et la plus importante chose à faire est de traiter le diabète sucré et si elle est présente, l’hypertension. En contrôlant la glycémie et la pression artérielle, on peut prévenir ou retarder le dysfonctionnement des reins et d’autres complications. Aux premiers stades, le traitement de la néphropathie diabétique vise à contrôler la glycémie, la pression artérielle, le cholestérol et d’autres facteurs. Les médecins prescrivent plusieurs médicaments.
Inhibiteurs de l’enzyme
Les spécialistes peuvent recommander des Inhibiteurs de l’enzyme de conversion de l’angiotensine (IEC) et des antagonistes des récepteurs de l’angiotensine II (ARA). Ils servent à contrôler la pression artérielle. En raison du risque élevé d’effets secondaires, l’utilisation simultanée de ces médicaments n’est pas recommandée. Les indicateurs de pression artérielle maximale autorisée ne doivent pas dépasser 140/90 mmHg.
Médicaments pour contrôler la glycémie
Plusieurs médicaments sont utilisés pour contrôler la glycémie. L’objectif du traitement est de réduire le taux d’hémoglobine glycosylée à 7 % ou moins. Dans le traitement de la néphropathie diabétique, les statines sont prescrites pour contrôler le taux de cholestérol. En outre, ces médicaments contribuent à réduire la concentration de protéines dans l’urine.
Médicaments pour contrôler les nutriments
Le médecin peut prescrire des médicaments qui maintiennent l’équilibre nécessaire du phosphate de calcium dans les os. De plus, il peut demander de prendre ceux qui permettent de contrôler la concentration de protéines dans l’urine. Ces médicaments contribuent souvent à réduire le taux d’albumine dans ce liquide et à améliorer la fonction rénale.
Régime spécial
À partir du stade de la microalbuminurie, un régime spécial pauvre en protéines et sans sel est recommandé. Pour réduire le risque de développer une maladie cardiovasculaire en cas de néphropathie diabétique, il faut corriger la dyslipidémie. En effet, il faut suivre un régime pauvre en graisses et prendre des médicaments pour normaliser le spectre des lipides sanguins.
Traitement dans des cas avancés
Si l’état du patient s’aggrave et qu’il est confronté à une insuffisance rénale, il n’y a que deux options dans ce cas. La première est la dialyse. Elle contribue à éliminer les déchets métaboliques et l’excès de liquide dans le sang. Il existe de ce part deux types de dialyse : l’hémodialyse et la dialyse péritonéale. La première procédure est plus courante et nécessite une connexion régulière à la machine, qui agit comme un rein artificiel.
Les procédures d’hémodialyse sont effectuées 3 fois par semaine (en ambulatoire) et durent 3 à 5 heures. Les fournisseurs de soins effectuent la dialyse péritonéale à domicile, mais cela nécessite l’insertion d’un tube spécial dans la cavité abdominale.
Dans le second cas, le patient peut avoir besoin d’une transplantation rénale. Pour certains patients, la transplantation rénale est l’option thérapeutique la plus efficace. Il est important de noter que si la dialyse ou la transplantation rénale est refusée, l’espérance de vie est de quelques mois.
Néphropathie diabétique : recommandations
Lors du diagnostic de la néphropathie diabétique et pendant la prescription d’un traitement complémentaire, il est important de la différencier des autres maladies. Il s’agit de glomérulonéphrite aiguë et chronique, tuberculose, pyélonéphrite chronique.
À cette fin, un urogramme excrétoire, un examen bactériologique de l’urine pour la microflore et une échographie des reins sont réalisés. Si le patient présente une protéinurie qui augmente rapidement, une hématurie persistante ou l’apparition soudaine d’un syndrome néphrotique, on peut effectuer une biopsie rénale. Cela permet d’avoir des précisions sur le diagnostic.
Néphropathie diabétique : prévention
Pour réduire le risque de développer cette maladie, il est nécessaire de suivre les conseils suivants :
- Traiter le diabète et contrôler strictement le taux de glycémie.
- Contrôler la pression sanguine.
- Suivre les prescriptions du médecin traitant.
- Éviter de prendre des décisions sans l’avis d’un spécialiste.
- Utiliser soigneusement les analgésiques ;
- Consulter son médecin avant de prendre des médicaments tels que l’aspirine, ibuprofène et paracétamol.
- Essayer de faire régulièrement de l’exercice surtout si l’on est en surpoids. Cela aidera à maintenir le poids et le taux de glycémie en augmentant l’absorption musculaire. Les personnes en surpoids doivent non seulement augmenter leur activité physique, mais aussi contacter un nutritionniste.
- Arrêter de fumer, car cela peut endommager les reins ou aggraver leurs états.
- Contrôler ses reins au moins une fois par an au moyen d’un test urinaire pour l’albumine et d’un test sanguin pour la créatinine.
- Si des personnes ont déjà souffert de diabète dans votre famille, il est conseillé de consulter un médecin. On recommande aussi d’adopter de bonnes habitudes alimentaires et d’avoir un mode de vie sain.
- Limiter sa consommation de sucre et de sel.
- Suivre un régime pauvre en protéines, en cholestérol et en graisses.
Par ailleurs, on recommande de prendre des fruits et d’avoir un régime alimentaire sain. Pour finir, il est très important que tous les diabétiques surveillent leur taux de glycémie et suivent attentivement les recommandations de l’endocrinologue. La santé est un bien fragile dont chacun doit prendre soin.




