
La maladie de Bouveret est une pathologie bénigne qui se traduit par une augmentation anormale du rythme cardiaque. C’est en d’autres termes une tachycardie supraventriculaire paroxystique qui provient d’un dysfonctionnement de conduction du signal électrique au niveau du cœur. En général, elle entraine un sentiment de panique ou d’angoisse chez le patient.
Maladie de Bouveret : éclaircissement du concept
Ayant spécifiquement décrit l’affection en 1889, le Dr Léon Bouveret s’est vu attribuer des mérites ; d’où la dénomination maladie de Bouveret. Cependant, le terme technique couramment employé en cardiologie est tachycardie par rentrée intranodale (TRIN). Il s’agit d’une pathologie jonctionnelle qui est caractérisée par un rythme cardiaque élevé. Ce trouble survient la plupart du temps chez le jeune adulte ne présentant aucun problème particulier au niveau du fonctionnement du cœur.
Fonctionnement du cœur
Le cœur est chargé d’alimenter tout l’organisme en sang oxygéné. Il est composé de plusieurs cellules parmi lesquelles on retrouve les cardiomyocytes. Ce sont des cellules contractiles du muscle cardiaque qui ont pour rôle de transmettre les informations nerveuses dans les différentes parties de l’organe. Bien que son poids soit assez léger (environ 300 grammes chez un adulte), le cœur a besoin d’environ 10 % d’oxygène pour bien fonctionner.
En outre, il est également composé d’un muscle appelé myocarde. Ce muscle est recouvert de deux membranes à savoir l’épicarde (membrane externe) et l’endocarde (membrane interne). Celles-ci constituent des barrières protectrices de l’organe. Par ailleurs, le cœur comprend quatre cavités qui travaillent en paire : d’où la différenciation du cœur droit et du cœur gauche. Chaque paire est constituée d’une oreillette (la première cavité) et d’un ventricule (la seconde cavité).
À cet effet, l’oreillette droite reçoit le sang et à travers une contraction l’éjecte dans le ventricule droit. Par la suite, ce dernier se contracte et envoie le sang dans l’artère pulmonaire où il est oxygéné dans les poumons. C’est donc dans l’oreillette droite que se trouve la cellule nerveuse responsable des impulsions des signaux électriques assurant une contraction constante du cœur. Enfin, le sang oxygéné disponible dans l’oreillette gauche est ventilé dans l’ensemble du corps.
Il faut noter que les compartiments sont séparés par des valves cardiaques qui assurent la circulation sanguine. Ainsi, une parfaite synchronisation des contractions musculaires du cœur garantit une circulation générale du sang dans tout l’organisme.
Ces contractions sont coordonnées par un ensemble d’axones présents dans les parois du cœur. Bien qu’elles fonctionnent de manière autonome, leur action est contrôlée par le système nerveux central (SNC). Chaque rythme cardiaque est assuré par une impulsion du signal électrique appelée onde.
Dysfonctionnement du rythme cardiaque
La maladie de Bouveret est un trouble du rythme cardiaque appelé tachycardie (battement accéléré du cœur). En principe, la fréquence cardiaque normale d’un cœur varie de 60 à 80 battements par minute. Plusieurs facteurs tels qu’une activité physique intense, la peur ou le stress peuvent provoquer une augmentation temporaire du rythme cardiaque. Lorsqu’il va au-delà de 100 battements par minute, le cardiologue soupçonne généralement une tachycardie.
Maladie de Bouveret : causes
La maladie de Bouveret provient d’un dysfonctionnement de conduction du signal électrique cardiaque. C’est un court-circuit qui se produit dans le cœur plus précisément au niveau du nœud auriculo-ventriculaire (structure du cœur transmettant l’impulsion de contraction des muscles entre les oreillettes et les ventricules par le faisceau atrioventriculaire).
Dans les normes, il n’existe qu’une seule voie de conduction électrique. Toutefois, dans environ 5 à 20 % des cas, on peut observer chez certaines personnes une anomalie : présence de deux voies de conduction. Ce dysfonctionnement est donc à l’origine des crises de tachycardie : l’influx nerveux du cœur est réactivé à travers la seconde voie. Autrement dit, le cœur est en quelque sorte stimulé à deux reprises.
Cette anomalie du rythme cardiaque est l’une des pathologies les plus fréquentes chez les jeunes patients atteints d’une cardiopathie. Cependant, elle peut également affecter les personnes ne présentant aucune pathologie. En général, les crises surviennent de façon ponctuelle sans cause spécifique. Cependant, une forte émotion peut parfois constituer un élément déclencheur. À partir de la cinquantaine, la maladie disparait progressivement.
Maladie de Bouveret : symptômes
La maladie de Bouveret est une pathologie bénigne. En d’autres termes, elle ne présente aucun danger pour la vie du patient. La tachycardie se déclenche brutalement et se matérialise par les symptômes courants ci-après :
- Des douleurs au niveau de la poitrine ;
- Des palpitations ;
- Une forte angoisse.
Par ailleurs, une crise peut aussi engendrer des étourdissements, des vertiges, voire une perte de connaissance très brève (une syncope). Tout comme elle débute, la tachycardie s’arrête également de manière brusque. Après la crise, le patient ressent automatiquement un soulagement et un apaisement. Par la suite, des coups de fatigues et des envies d’uriner surgissent.
Maladie de Bouveret : le diagnostic et l’examen clinique
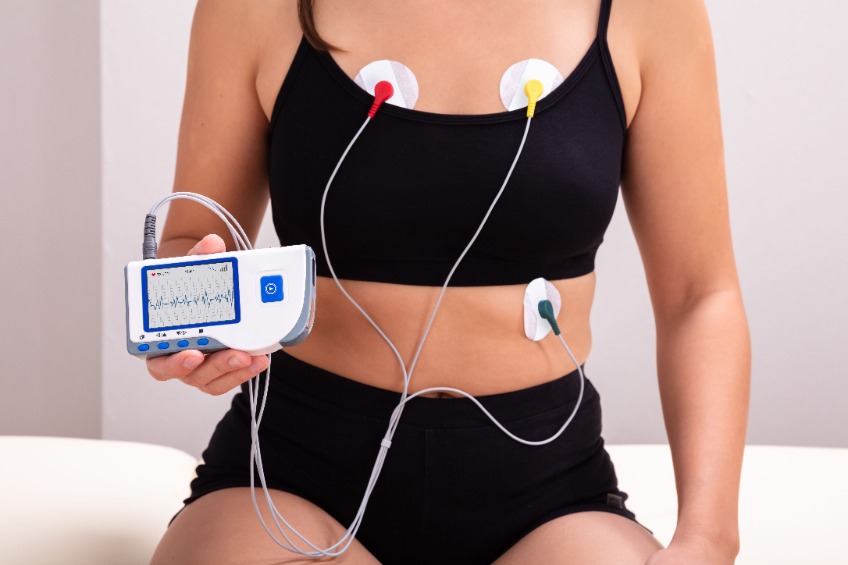
Le médecin procède de prime à bord à un diagnostic clinique afin de collecter toutes les données nécessaires. Même si les symptômes apparents peuvent orienter le médecin vers la maladie de Bouveret, la réalisation d’un électrocardiogramme (ECG) est essentielle pour valider le diagnostic. En effet, ces symptômes peuvent se confondre à la manifestation d’autres affections telles que le syndrome de Wolf-Parkinson-White (WPW).
Electrocardiogramme (ECG)
L’électrocardiogramme permet d’observer les battements du cœur. C’est un examen qui étudie et enregistre l’activité électrique cardiaque. Les spécialistes le prescrivent en général pour confirmer ou infirmer un diagnostic. L’électrocardiogramme est réalisé dans les cas suivants :
- Détection de signes relatifs au développement d’une maladie cardiaque ;
- présence d’une affection chronique chez un patient ;
- Réalisation du bilan d’un patient avant une intervention chirurgicale ;
- Prise de certains traitements pouvant agir sur le rythme cardiaque ;
- Urgences telles que les accidents cardio-vasculaires, un infarctus du myocarde ; etc.
Concernant les affections chroniques, il peut s’agir :
- Des pathologies cardiaques ;
- De l’hypertension artérielle ;
- Du diabète ; etc..
L’électrocardiogramme est réalisé pendant une crise de tachycardie et ne requiert aucune préparation au préalable.
Type d’électrocardiogrammes
Bien qu’étant impressionnant, l’électrocardiogramme est un examen qui ne présente aucun risque pour la santé. En fonction du résultat escompté, les professionnels peuvent procéder de trois manières :
- L’électrocardiogramme au repos ;
- L’électrocardiogramme en continu enregistré pendant une activité physique ;
- Le Holter-ECG.
Les spécialistes agissent souvent par étape. Ils effectuent premièrement l’électrocardiogramme au repos pendant la consultation médicale. Lorsqu’il n’a pas été concluant, l’électrocardiogramme en continu est réalisé dans le cadre d’un approfondissement des recherches. Enfin, le Holter-ECG enregistre les fréquences cardiaques du patient pendant 24 heures dans ses conditions de vie habituelle. L’objectif ici est d’identifier les moments de la journée où les crises sont les plus récurrentes.
Même si cet examen n’exige aucune préparation, l’adoption des habitudes saines est recommandée. De ce fait, la consommation de tous produits nocifs tels que le tabac ou l’alcool est proscrite. En outre, la prise de certains médicaments peut influencer les résultats. Ainsi, échanger sur ces différents aspects avec le médecin s’avère crucial.
Déroulement de l’électrocardiogramme
Le professionnel dispose une dizaine d’électrodes (de petits disques en métal) sur l’ensemble du corps du patient notamment au niveau de sa poitrine, ses bras et ses jambes. Le déroulement de l’électrocardiogramme varie en fonction du procédé.
Dans le cadre d’un ECG effectué au repos, la durée de l’enregistrement varie de 5 à 10 minutes. Pendant la réalisation de l’examen, le patient doit être détendu et calme. Le moindre mouvement peut modifier le tracé. À des moments précis de l’enregistrement, le spécialiste peut demander au patient de retenir sa respiration.
Quant à l’électrocardiogramme en continu enregistré au cours d’un effort physique, sa durée oscille généralement entre 10 à 30 minutes. Le patient commence tout doucement et augmente l’intensité progressivement. Il ne peut s’exprimer que lorsqu’il ressent une fatigue extrême ou un signe anormal. Après l’enregistrement, le spécialiste procède à une surveillance stricte du patient pendant une période donnée. Le but étant de s’assurer qu’il récupère bien.
Enfin, le Holter-ECG enregistre les battements du cœur pendant une durée minimale de 24 heures. C’est un appareil portatif qui est relié aux électrodes et donne la lassitude au patient de vaquer à ces occupations quotidiennes. Ce dernier doit suivre et noter les différents moments d’apparition de symptômes spécifiques au courant de la journée. Grâce à ces données, le médecin établit un diagnostic fiable et prescrit le traitement adapté.
Autres examens
Lorsque les crises de tachycardie constituent un véritable handicap, un bilan plus approfondi est parfois requis. Le professionnel procède alors à l’enregistrement du signal électrique du cœur grâce à une sonde introduite directement dans l’organe. Cette exploration permet de provoquer une crise qui est ensuite enregistrée. À partir de cet enregistrement, le spécialiste peut aisément détecter l’anomalie responsable de ces tachycardies répétitives.
Maladie de Bouveret : traitements
La maladie de Bouveret est prise en charge lorsque les crises sont fréquentes et constituent une gêne pour le patient. Plusieurs possibilités se proposent à ce dernier.
Stimulation du nerf pneumogastrique
Cette option est adaptée aux personnes qui ne désirent pas recourir aux traitements médicamenteux et dont les crises sont gérables. Il s’agit de quelques réflexes pratiques centrés sur la stimulation du nerf pneumogastrique (nerf vague) :
- Compression des globes oculaires ;
- Massage de la carotide ;
- Provocation du réflexe pharyngé (nauséeux) ;
- Consommation d’une grande quantité d’eau froide.
Il est également conseillé de se rincer le visage avec de l’eau fraiche. Tous ces gestes permettent de soulager le patient et de réduire la fréquence des crises.
Traitements médicamenteux
Ce protocole de soin est mis en place lorsque les tachycardies constituent un véritable handicap chez le patient. L’administration par voie intraveineuse de l’adénosine triphosphate est une parfaite alternative pour réduire considérablement les crises. Bien évidemment, ce traitement s’administre uniquement en milieu hospitalier.
D’autres médicaments peuvent également être prescrits :
- Des Bêtabloquants pour la régulation du rythme cardiaque ;
- Des sédatifs ;
- De L’amiodarone ;
- Des antagonistes du calcium tels que le vérapamil ;
- Des antiarythmiques ; etc.
L’automédication est totalement déconseillée, car cela pourrait entrainer des répercussions graves sur la santé si le traitement n’est pas approprié à l’affection. L’avis médical est toujours important pour résorber le mal et éviter toute complication.
Traitement chirurgical
Le traitement par voie chirurgicale permet de soigner le mal. Il s’agit d’une ablation par radiofréquence c’est-à-dire que le spécialiste introduit un cathéter dans le cœur par l’artère fémorale. Ce dernier permet de transmettre les courants de radiofréquence à l’intérieur des cavités cardiaques et d’engendrer par son extrémité une petite brûlure d’environ 0,5 cm dans la zone provoquant les crises. La fréquence d’applications du courant est fonction du type de trouble arythmique. Dans la plupart des cas, cette intervention a été bénéfique pour les patients.




