Lichen plan : clinique, étiologies, diagnostic, traitement

Le lichen plan (LP) est une dermatopathologie chronique et inflammatoire qui affecte la peau et les muqueuses. Il survient fréquemment chez les femmes et on lui associe de nombreuses pathologies, à savoir la thyroïdite de Hashimoto, le lupus et le diabète.
Sur le plan clinique, la maladie est responsable de plusieurs manifestations cutanéo-muqueuses et son diagnostic repose sur différents tests. Les moyens de prise en charge disponibles dépendent de la gravité des symptômes et comprennent essentiellement une médication et une photothérapie. Parfois, les symptômes de la maladie régressent même en l’absence d’un traitement.
Lichen plan : présentation
Le lichen plan correspond à une dermatose sévère qui touche entre 1 et 2 % de la population mondiale. Il survient principalement chez les adultes moyens de 30 à 60 ans et semble affecter plus fréquemment les femmes. On le diagnostique rarement chez les enfants, les adolescents ainsi que chez les personnes très âgées.
Dans sa forme basique, le lichen plan prend l’aspect d’élevures violacées et squameuses affectant la peau, les muqueuses et parfois les phanères. Il provoque une importante inflammation avec des modifications d’ordre biologique et histologique. En général, on associe sa survenue à un certain nombre de facteurs médicaux et comportementaux.
La maladie n’est ni contagieuse ni héréditaire, cependant, les antécédents familiaux sont responsables dans certains cas d’une augmentation du risque de sa survenue. Par ailleurs, le lichen plan peut persister toute une vie ou à contrario régresser au bout de quelque temps. Dans l’un ou l’autre des cas, il présente un caractère bénin et conditionne rarement le pronostic vital.
Lichen plan : localisations préférentielles
Les lésions du lichen plan peuvent siéger sur tout le corps. En général, elles ciblent préférentiellement :
- La face interne des avant-bras et des poignets (lombes, MIF) ;
- Les organes génitaux externes ;
- Les plantes de pieds et les paumes de mains ;
- La ceinture ;
- La bouche ;
- Les glandes anales.
Il est également courant de voir des lésions du lichen plan sur le cuir chevelu et les ongles. Beaucoup plus rarement, elles vont affecter la face antérieure de la langue.
Lichen plan : clinique
Le tableau clinique du lichen plan est dense et dépend de sa localisation : cutané, muqueuse et phanérienne.
Lichen plan cutané
Le lichen plan cutané affecte uniquement la peau et se caractérise par des manifestations qui pour la plupart sont d’ordre cutané. Au début de la maladie, le patient présente des papules, c’est-à-dire des élevures de peau de coloration rose ou rouge puis violine.
Sur la face externe de ces derniers, on retrouve de légères stries grisâtres. Elles sont très caractéristiques du lichen plan cutané et on les désigne sur le plan médical par l’appellation « stries de Wickham ». Au même titre que les papules, elles siègent majoritairement sur les faces internes des chevilles et des poignets.
Par la suite, il apparaît d’importants prurits ou démangeaisons. Le patient a alors une forte propension au grattage. De façon quasi constante, il gratte le corps et surtout les régions où se trouvent les papules.
Outre les papules et les démangeaisons, un autre signe évocateur du lichen plan cutané est l’apparition de lésions linéaires. Il s’agit de lésions disposées en ligne qui se forment sur des cicatrices ou des marques de grattage. Elles représentent un phénomène spécifique : le « phénomène Koebner ».
Sur le long terme, les papules violines caractéristiques du lichen plan cutané s’affaissent. Ils évoluent alors vers une pigmentation résiduelle de couleur variable entre le bleu et le noir. Dans ce cas, on parle de lichen plan pigmentogène.
Lichen plan muqueux
Le lichen plan muqueux à l’opposé du lichen plan cutané concerne principalement les muqueuses. En fonction des muqueuses affectées (buccales, génitales), il entraîne des manifestations variées.
Lichen plan buccal
On distingue trois formes cliniques de lichen buccal. Il y a principalement :
- Le lichen plan buccal réticulé ;
- Le lichen plan buccal érosif ;
- Le lichen plan buccal atrophique.
Voir la sémiologie de chacune de ces formes cliniques de lichen plan buccal dans les sections ci-après.
Lichen plan buccal réticulé
Pour le lichen plan buccal réticulé, les lésions cutanées sont bilatérales. Elles apparaissent généralement sur les faces internes jugales et sont généralement asymptomatiques. Le patient ne présente alors ni brûlure ni démangeaisons et n’a presque pas conscience de la présence des lésions. Au long court, les lésions du lichen plan buccal réticulé se développent. Elles forment un réseau blanchâtre proche d’une « feuille de fougère ».
Lichen plan buccal érosif
Le lichen plan buccal érosif se traduit par l’apparition de zones muqueuses à la fois érodées et très douloureuses. Elles sont généralement recouvertes de pseudomembranes et prennent une coloration rouge. Dans bien des cas, elles s’accompagnent d’un réseau lichénien réticulé. D’ordinaire, les zones muqueuses du lichen plan buccal érosif siègent sur la partie interne de la joue, les gencives et la langue.
Lichen plan buccal atrophique
Le lichen plan buccal atrophique entraîne un rétrécissement important des muqueuses des zones affectées. Il cible principalement les gencives qui s’enflamment durant le brossage des dents. Toutefois, il peut également cibler le dos de la langue et les dents. Dans ce cas, il apparaît une dépopulation et la langue devient hypersensible aux épices.
Lichen plan génital
Le lichen plan génital survient beaucoup plus rarement que le lichen plan buccal. Il concerne les femmes comme les hommes et affecte habituellement :
- La partie interne des petites lèvres de l’appareil génital féminin ;
- La partie interne des grandes lèvres de l’appareil génital féminin ;
- Le gland de l’appareil génital masculin.
Les lésions génitales du lichen plan sont comparables aux lésions caractéristiques du lichen plan buccal. Elles peuvent à l’image de ces dernières prendre des formes réticulées, érosives et atrophiques.
Chez la femme, en particulier, outre les manifestations de ces différentes formes cliniques, on peut aussi observer un syndrome vulvo-vagino-gingival. Celui-ci associe essentiellement :
- Une vulvite érosive qui peut s’accompagner en périphérie de lésions d’un réseau réticulé ;
- Une vaginite érosive ;
- Une gingivite érosive.
La gingivite érosive prend généralement l’aspect de nappes. On l’associe souvent à d’autres lésions buccales de lichen.
Lichen plan phanérien
Le lichen plan phanérien, traduit une atteinte des phanères. Il présente des manifestations variables en fonction du phanère (cheveux, ongles, poils) affecté.
Lichen plan pilaire
Le lichen plan pilaire ou le lichen plan des cheveux affecte généralement le cuir chevelu. Il se caractérise essentiellement par la formation de zones d’alopécie d’allure cicatricielle. Le patient présente alors sur le cuir chevelu des régions blanchâtres, atrophiques et dépourvues de cheveux.
En plus des zones d’alopécie, il apparaît dans certains cas, des symptômes évocateurs du syndrome de Lassueur-Graham-Little. Excepté l’atteinte du cuir chevelu, on remarque alors une chute des poils pubiens et axillaires ainsi qu’un lichen spinulosique.
Par ailleurs, on a individualisé une forme spécifique de lichen plan pilaire dans les populations de femmes ménopausées d’âge supérieur à 60. Cette dernière outre les manifestations décrites se caractérise par une alopécie frontale fibrosante postménopausique. À la lisière du cuir chevelu, survient alors une alopécie cicatricielle frontotemporale en couronne et le patient a les sourcils épilés.
Lichen plan unguéal
Le lichen plan unguéal ou le lichen plan des ongles fait généralement suite à un lichen cutané diffus ou sévère. Il se manifeste par un amincissement de l’ongle affectant préférentiellement le pouce et les gros orteils. Les lésions caractéristiques du lichen plan unguéal malgré leur caractère bénin peuvent causer des lésions destructrices. Ces dernières sont irréversibles et entraînent une désintégration totale de l’ongle qui est remplacé par des couches de peau.
Lichen plan folliculaire
Le lichen plan folliculaire ou le lichen plan des poils constitue généralement une complication du lichen plan cutané. Il prend l’aspect de fines pointes acuminées, croûteuses et cadrées par les poils. Il n’est ni douloureux ni rugueux et ses lésions sont dans la majorité des cas asymptomatiques (sans symptômes).
Lichen plan : histologie
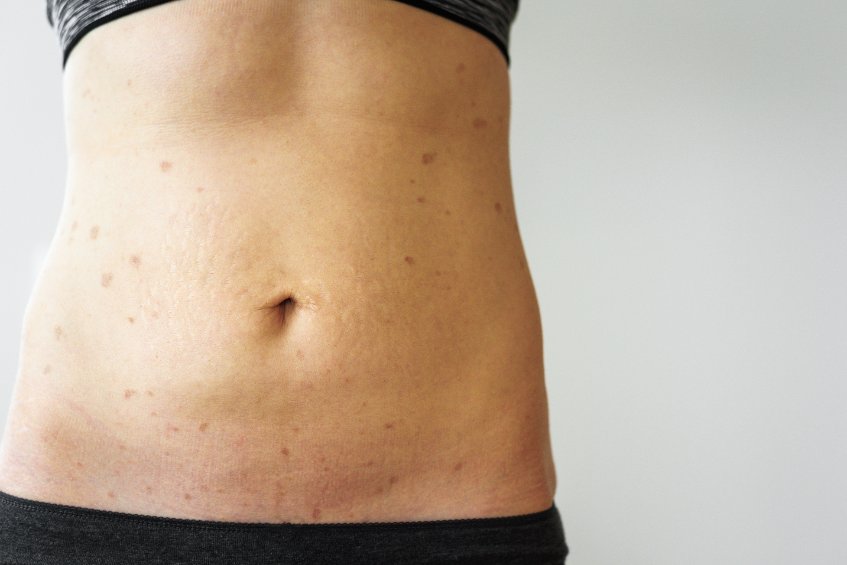
Pour le cas de lichen plan, l’histologie n’apporte que peu de données. En effet, elle montre uniquement un infiltrat lympho-monocytaire disposé en bande sous-épidermique. La présence d’un infiltrat de cette nature est très caractéristique de la maladie. Pour ce fait, elle permet de confirmer son diagnostic dans certains cas.
Lichen plan : étiologies
Les causes précises de survenue d’un lichen plan sont inconnues. On considère, de plus en plus, qu’il ferait suite à un processus auto-immun. Néanmoins, aucune donnée scientifique ne démontre clairement cela.
Pour le moment, on sait juste que la maladie est associée à un certain nombre de pathologies. Il y a principalement :
- L’hépatite C ;
- La cirrhose biliaire primitive ;
- La maladie de Castelman ;
- Le diabète ;
- La maladie d’Addison ;
- La colite ulcéreuse.
Beaucoup plus rarement, on l’associe à d’autres maladies rares telles que la pelade, la maladie de Biermer et le thymome.
Hépatite C
L’hépatite C correspond à une infection virale qui affecte le foie. Elle est causée par le virus de l’hépatite C qui se transmet principalement par voie sanguine, mais aussi dans les conditions suivantes :
- L’usage d’instruments d’injection contaminés ;
- Les rapports sexuels non protégés avec une personne infectée ;
- L’usage d’accessoires de toilettes contaminés (brosses à dents, rasoirs) ;
- La transfusion de sang contaminé ;
- Les instruments de tatouages ou piercing contaminés.
Parfois, le virus peut être transmis de la mère à l’enfant durant la grossesse ou l’accouchement.
L’hépatite C à l’instar des autres formes d’hépatites évolue sur plusieurs années. Au début, elle provoque des symptômes généraux et légers comme les vomissements, la nausée, la fatigue et la décoloration des urines. Sur le long terme, en revanche, elle entraîne des manifestations plus spécifiques et en même temps plus graves. Il y a par exemple l’ictère, l’ascite, les ecchymoses, les saignements faciles et les douleurs abdominales.
En l’absence d’un traitement, ces manifestations évoluent et se compliquent en pathologies plus graves, notamment, le lichen plan, mais aussi le cancer du foie. Il y a également l’insuffisance hépatique et l’encéphalopathie hépatique. Ces complications de l’hépatite C peuvent conditionner le pronostic vital du patient en l’absence d’un suivi médical.
Cirrhose biliaire primitive
La cirrhose biliaire primitive qu’on appelle aussi cholangite biliaire primitive est une maladie auto-immune. Elle survient fréquemment chez les adultes de plus de 50 ans et peut évoluer sur des années, voire toute une vie. Au stade de début, elle entraîne des signes peu évocateurs comme la fatigue, les démangeaisons et la sécheresse buccale/oculaire.
Au stade avancé, par contre, il apparaît des symptômes plus graves comme :
- L’augmentation du volume de la rate ;
- Le jaunissement de la peau et des yeux ;
- La sensation de douleur dans la partie supérieure droite de l’abdomen ;
- Les douleurs osseuses, articulaires ou musculaires ;
- Le changement de la couleur de la peau ;
- L’accumulation de fluides dans l’abdomen ;
- La formation d’œdèmes au niveau des chevilles et des pieds.
La maladie entraîne également une élévation du taux de cholestérol et une perte importante de poids.
En l’absence d’un traitement, la cirrhose biliaire primitive peut comme l’hépatite C engendrer plusieurs autres pathologies. Il s’agit entre autres du lichen plan, des cicatrices hépatiques, de l’ostéoporose et dans certain cas un dysfonctionnement mental.
Par ailleurs, les causes précises de survenue d’une cirrhose biliaire primitive restent encore méconnues. Plusieurs études ont, néanmoins, démontré une association entre elles et le tabagisme d’une part et les maladies auto-immunes et les infections d’autre part.
Maladie de Castelman
La maladie de Castelman est une condition pathologique qui se caractérise par une hyperplasie des ganglions lymphatiques. Il s’agit d’une affection chronique qui touche non préférentiellement les hommes et les femmes. Elle peut survenir à tout âge.
Le principal symptôme évocateur de la maladie de Castelman est l’hypertrophie des ganglions lymphatiques. Outre lui, néanmoins, il est possible que la maladie entraîne des symptômes généraux tels que :
- La perte d’appétit et de poids ;
- La faiblesse musculaire et physique ;
- La fièvre ;
- La sudation nocturne ;
- L’augmentation du volume du foie et de la rate ;
- Les éruptions cutanées ;
- L’anémie hémolytique.
Sur le plan biologique, la maladie de Castelman peut causer une hypergammaglobulinémie.
Chez la plupart des patients souffrant de la maladie de Castelman, il apparaît sur le long terme plusieurs affections. Il y a, notamment, le lichen plan, le lymphome et le sarcome de Kaposi.
Pour ce qui concerne les causes de la maladie, elles sont encore méconnues. On sait juste qu’elles pourraient inclure des mutations génétiques, des infections virales HHV8 et des niveaux importants d’interleukines.
Diabète
Le diabète est une maladie chronique qui se traduit par une élévation du taux de glucose dans le sang. Il résulte d’un défaut de production de l’insuline et peut survenir à tout âge. Il affecte non préférentiellement les femmes et les hommes.
Les manifestations du diabète sont nombreuses et comprennent principalement :
- Une soif accrue ;
- Une polyurie (fréquence de mictions importantes) ;
- Une polyphagie (faim extrême) ;
- Une perte soudaine de poids ;
- Les changements d’humeur et l’irritabilité ;
- La fatigue physique et la faiblesse musculaire ;
- Les troubles de la vision.
Sur le plan biologique, la maladie entraîne presque toujours une hyperglycémie.
Outre le défaut de production d’insuline, le diabète apparaît également dans les conditions de résistance à l’insuline. De même, on associe sa survenue à des facteurs d’ordre génétique, comportemental et alimentaire.
Un diabète mal traité peut se compliquer. Il peut évoluer vers les maladies comme le lichen plan ou causer des maladies rénales graves. Dans certains cas, il peut entraîner d’importants désordres vasculaires et cardiaques.
Maladie d’Addison
La maladie d’Addison est un trouble endocrinien qui évolue sur des années. Elle touche préférentiellement les femmes et les adultes d’âge compris entre 35 et 50 ans. D’ordinaire, elle se caractérise par une insuffisance surrénalienne et fait suite à un dysfonctionnement du système immunitaire.
Les symptômes de la maladie d’Addison sont nombreux. En général, ils apparaissent graduellement et s’intensifient au fil du temps. Ils comprennent, principalement :
- Un état dépressif et une forte irritabilité ;
- La perte de cheveux ;
- L’envie accrue de manger du sel ;
- Une hyperpigmentation (assombrissement de la peau) ;
- Des douleurs abdominales, musculaires et articulaires ;
- La faiblesse musculaire et la fatigue extrême ;
- La perte de poids et d’appétit.
Plus rarement, la maladie entraîne des nausées, des vomissements, de la diarrhée ainsi que des étourdissements et des évanouissements. Sur le plan biologique, elle est responsable d’une hypoglycémie (baisse de la glycémie), d’une hyponatrémie et d’une hyperkaliémie.
Les complications de la maladie d’Addison sont multiples. Elles peuvent dans le meilleur des cas être un lichen plan ou une insuffisance surrénalienne. Dans les cas extrêmes, en revanche, elles comprennent un état de choc et une crise addisonienne conditionnant le pronostic vital.
Colite ulcéreuse
La colite ulcéreuse qu’on appelle aussi colite ulcérative est une maladie inflammatoire. Elle survient fréquemment entre 18 et 35 ans et touche non préférentiellement les femmes et les hommes. Elle se traduit par une ulcération et une inflammation du côlon et du rectum.
Les symptômes de la colite ulcéreuse sont multiples et diversifiés. Ils incluent, généralement :
- Des douleurs et crampes gastriques ;
- Des douleurs rectales et articulaires ;
- Le changement de l’aspect des selles ;
- La constipation ;
- Les saignements rectaux ;
- La perte brusque de poids ;
- La fatigue et la fièvre.
Les causes précises qui sous-tendent l’apparition d’une colite ulcéreuse demeurent encore inconnues. On sait, cependant, que les mécanismes à la base du déclenchement de la maladie font intervenir plusieurs facteurs comme, les facteurs comportementaux, les facteurs génétiques et les facteurs alimentaires.
Une colite ulcéreuse non traitée est susceptible de se compliquer. Dans ce cas, elle peut causer un lichen plan, mais aussi une perforation du côlon et des saignements extrêmes. Dans les circonstances extrêmes, il peut apparaître un cancer du côlon et des caillots sanguins.
Lichen plan : diagnostic
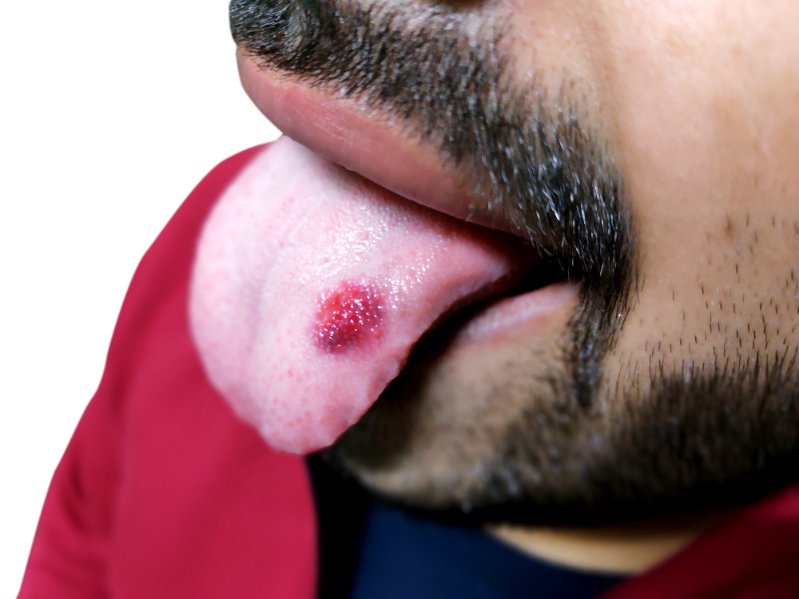
Le diagnostic du lichen plan repose sur un examen clinique et des examens complémentaires. L’examen clinique consiste en une observation directe des lésions par le médecin traitant. Il permet de voir si les signes cliniques présentés par le patient sont ceux qui caractérisent un lichen plan.
Deux principaux examens complémentaires permettent de poser le diagnostic d’un lichen plan. Il s’agit de la biopsie et d’un test de culture de bactéries. Ces examens sont réalisés par des professionnels des analyses biomédicales. Ils permettent d’identifier des données biologiques et histologiques en faveur du diagnostic d’un lichen plan.
Lichen plan : traitement
Dans plus du deux tiers des cas, le lichen plan régresse spontanément au bout d’une année. Les traitements disponibles sont pour la plupart symptomatiques. Ils permettent, en effet, de réduire les symptômes de la maladie et de favoriser sa régression totale avant un an. On les répartit en deux groupes, à savoir les traitements médicamenteux et les traitements non médicamenteux.
Traitements médicamenteux
Les traitements médicamenteux du lichen plan consistent en l’administration de produits pharmaceutiques au patient. Il peut s’agir de corticostéroïdes, de rétinoïdes et d’antihistaminiques. Les corticostéroïdes présentent des propriétés anti-inflammatoires. Ils constituent le traitement de première intention d’un lichen plan. On les retrouve sous forme de comprimés, de crèmes et de gels. En raison des effets secondaires qu’ils présentent (l’ostéoporose, amincissement de la peau), on recommande de les utiliser uniquement sous prescription médicale.
Les rétinoïdes correspondent à des formes de synthèse de la vitamine A. Ils constituent le traitement de deuxième intention du lichen plan et se déclinent également sous forme de comprimés et de crèmes.
Ils présentent moins d’effets secondaires que les corticostéroïdes et ont démontré une efficacité proche de la leur. Cependant, ils sont contre-indiqués chez la femme enceinte et la femme prévoyant d’avoir un enfant dans un futur proche. Pour cause, ils peuvent induire d’importantes anomalies fœtales.
Les antihistaminiques correspondent quant à eux à des molécules capables d’inhiber l’activité de l’histamine. Ils permettent de calmer les prurits ainsi que les démangeaisons observées en cas de lichen plan. On les utilise souvent en association avec un rétinoïde ou un corticostéroïde. Seuls, ils n’ont pas démontré une grande efficacité sur la régression des symptômes du lichen plan.
Traitements non médicamenteux
Les traitements non médicamenteux permettent généralement d’optimiser les effets des traitements médicamenteux. Ils reposent principalement sur la photothérapie. Il s’agit d’une thérapie basée sur l’application de rayons lumineux sur la peau. En général, on utilise les rayons ultraviolets A et B et rarement les rayons laser.
Dans l’ordre normal des choses, c’est un professionnel qui se charge de l’application des rayons lumineux. Outre la photothérapie, d’autres produits ont montré une efficacité sur la régression des lésions du lichen plan. Il s’agit du pourpier et de l’aloe vera.




