Intertrigos : classification, sémiologie, traitement

- Les intertrigos correspondent à des dermatoses qui affectent les plis cutanés. Ils représentent environ 2,54 % des consultations en dermatologie et concernent plus particulièrement les sportifs et les obèses. Ils sont de plusieurs types suivant leurs origines et leurs localisations. En général, ils sont multifactoriels et présentent des étiologies diversifiées.Les symptômes évocateurs d’un intertrigo sont multiples et comprennent principalement un érythème et une fissure du pli cutané. Les moyens de prise en charge disponibles tiennent compte de la plurifactorialité de la maladie ainsi que de ses étiologies. Ils permettent de prévenir les complications et d’améliorer le tableau clinique du patient.
Intertrigos : présentation
Les intertrigos regroupent un ensemble de dermatopathologies localisées au niveau des plis cutanés, c’est-à-dire des régions d’intersections cutanées. En effet, les plis cutanés correspondent à une zone de la peau où les peaux de deux régions se touchent. Elles se frottent les unes aux autres et se recouvrent parfois de façon partielle. Il s’agit de zone très sensible exposée à un risque accru de frottement, de macération et d’irritation. On distingue deux principaux types de plis cutanés, notamment :
- Les petits plis cutanés (pli rétro-auriculaire retrouvé derrière l’oreille, pli inter-orteil, pli du nombril) ;
- Les grands plis cutanés (pli de l’aine, pli sous-mammaire, pli inter-fessier).
Les intertrigos peuvent toucher tout type de pli cutané. Ils traduisent, généralement, une inflammation de la peau et présentent des manifestations communes aux dermatoses. D’ordinaire, on associe la survenue d’un intertrigo à un certain nombre de facteurs et leurs étiologies peuvent être infectieuses ou non. Au sens médical du terme, la maladie est « bénigne ». Par conséquent, elle n’a aucun impact sur le pronostic vital du patient. Cependant, au vu de ses éventuelles complications, on recommande de la prendre en charge dans les délais les plus brefs.
Intertrigos : classification
On répartit les intertrigos en trois groupes selon leurs étiologies. Il s’agit des intertrigos infectieux, des intertrigos non infectieux et des intertrigos de causes rares.
Intertrigos infectieux
Les intertrigos infectieux, comme l’indiquent leurs noms, font allusion à des intertrigos causés par un agent infectieux. Selon la nature de l’agent infectieux, on distingue également plusieurs catégories d’intertrigos infectieux. Il y a essentiellement :
- Les intertrigos infectieux à candida ;
- Les intertrigos infectieux à dermatophytes ;
- Les intertrigos infectieux à Malassezia (pityriasis versicolor) ;
- Les intertrigos infectieux à Corynebacterium minutissimum (érythrasma) ;
- Les intertrigos infectieux à Pseudomonas aeruginosa.
Les agents infectieux incriminés dans la survenue d’un intertrigo peuvent être soit des champignons ou des bactéries. Il s’agit rarement de virus.
Intertrigos infectieux à candida
Le candida est un champignon et plus précisément une levure de genre Ascomycota appartenant à la famille des Saccharomycetaceae. Ovalaire et d’aspect bourgeonnant, il s’accompagne souvent de filaments pseudo-mycéliens ou mycéliens. Il est naturellement présent dans les muqueuses vaginales et le tube digestif où il est non pathogène.
Dans certaines circonstances, cependant, il peut devenir pathogène, quitte à entraîner diverses maladies infectieuses, les dermatoses comprises. Quand les dermatoses à candida ciblent les plis cutanés, on parle alors d’intertrigos infectieux à candida. Ces formes d’intertrigos sont fréquentes, ils prennent un aspect luisant et humide. Le Candida albicans est l’espèce la plus incriminée dans la survenue d’un intertrigo infectieux à candida.
Intertrigos infectieux à dermatophytes
Les dermatophytes à l’instar du candida sont des champignons. Microscopiques et à la fois filamenteux, ils produisent des spores variées, il y a notamment, les spores microconidies, les spores macroconidies, les arthrospores et les chlamydospores. On les répartit en plusieurs classes et ils appartiennent aux genres Microsporum, Trichophyton ou Epidermophyton. Ils se sustentent de la kératine et pour cela, on les retrouve majoritairement sur la peau, les cheveux et les ongles.
Ils présentent une pathogénicité importante et causent plusieurs dermatopathologies au rang desquelles on dénombre les intertrigos infectieux à dermatophytes. Le principal représentant de cette classe d’intertrigo est l’eczéma marginé de Hébra. Également appelé « tinea cruris », l’eczéma marginé de Hébra est fréquent chez l’homme. Il s’agit d’un intertrigo à dermatophytes qui affecte le pli de l’aine. À l’image de la quasi-totalité des intertrigos infectieux à dermatophytes, il prend un aspect sec et non luisant.
Intertrigos infectieux à malassezia
Les intertrigos infectieux à malassezia dont le principal représentant est le pityriasis versicolor surviennent en cas d’infection d’un pli par la Malassezia Furfur. Il s’agit d’une levure découverte par Louis-Charles Malassez et appartenant au groupe Fungi Imperfecti. Elle fait partie intégrante de la flore naturelle et ne devient pathogène que dans des conditions spécifiques. Les intertrigos infectieux à malassezia sont habituellement humides.
Intertrigos infectieux à Corynebacterium minutissimum (érythrasma)
Le Corynebacterium minutissimum est une bactérie du genre Corynebacterium. Il s’agit d’un bacille à Gram positif de forme massue et aérobie. On la retrouve dans la nature et dans le microbiote des humains et des animaux. Il est responsable de l’érythrasma qui est l’intertrigo infectieux bactérien le plus populaire. Il cible principalement les plis cutanés axillaires et inguinaux.
Intertrigos infectieux à Pseudomonas aeruginosa
Le Pseudomonas aeruginosa qu’on appelle aussi « PYO » ou « bacille du pus bleu » désigne une bactérie de genre Pseudomonas. Il est de Gram négatif et se décline sous la forme d’un bacille droit et fin. Il est très mobile en raison de la ciliature monotriche, un flagelle polaire qu’il présente. Au microscope, le Pseudomonas aeruginosa ne présente ni capsules ni spores.
Dans l’ordre normal des choses, cette bactérie est non pathogène. Néanmoins, dans diverses circonstances il peut causer un certain nombre de maladies, dont les intertrigos. Ces formes d’intertrigos forment avec l’érythrasma les intertrigos bactériens les plus fréquents.
Intertrigos non infectieux
Par opposition aux intertrigos infectieux, les intertrigos non infectieux ne présentent pas une origine infectieuse. Ils ne sont causés ni par un champignon, ni par un virus, ni par une bactérie. On en distingue de plusieurs types. Il y a principalement :
- Le psoriasis inversé ;
- La dermite ;
- L’eczéma ;
- L’irritation.
Les intertrigos non infectieux sont généralement moins susceptibles de se compliquer que les intertrigos infectieux.
Psoriasis inversé
Le psoriasis est une atteinte chronique de la peau dont l’évolution se fait par poussée. Il traduit une inflammation importante du derme et peut affecter toutes les parties du corps. Lorsqu’il affecte les plis cutanés, on l’appelle psoriasis inversé ou psoriasis de flexion.
Le psoriasis inversé survient moins souvent que le psoriasis en plaques qui est très connu. Il concerne environ 2 à 6 % de la population mondiale et présente des étiologies non encore élucidées. On sait, cependant, qu’à l’instar du psoriasis en plaques, elles comprennent une composante génétique. De même, on sait également que la maladie pouvait se déclencher en réponse à certains éléments. Par exemple, l’humidité et la chaleur. Les psoriasis inversés peuvent toucher tous les plis cutanés. Cependant, ils touchent plus fréquemment le pli inter-fessier.
Dermite
La dermite des plis cutanés (eczéma séborrhéique) constitue l’une des formes les plus communes d’intertrigos. Elle traduit une inflammation importante des couches externes de la peau et peut affecter n’importe quel pli cutané. Dans la dermite des plis cutanés, l’inflammation de la peau peut être chronique ou aiguë. En présence d’une inflammation chronique, le risque de survenue des complications connaît généralement une exacerbation. Le principal pli cutané concerné par la dermite est le pli inter-orteil.
Eczéma
L’eczéma est une dermatopathologie prurigineuse qui peut affecter la peau des plis cutanés. De nature non contagieuse et infectieuse, elle est de différentes formes. Ainsi, on distingue l’eczéma de contact et l’eczéma atopique. Dans le premier cas, l’intertrigo résulte d’une hypersensibilité à un produit. Par exemple un cosmétique tel qu’un désodorisant et un parfum. Dans le second cas, en revanche, il survient dans un environnement d’antécédents familiaux et génétiques. Les deux formes d’eczéma peuvent affecter l’ensemble des plis cutanés de l’organisme. Cependant, les plus concernés sont les sillons rétro-auriculaires, les plis des genoux et les plis des coudes.
Irritation
L’irritation est une forme très bénigne d’intertrigos non infectieux. Elle est probablement l’intertrigo le plus sous-diagnostiqué en milieu hospitalier en raison de ces signes pas du tout sévères et ses origines sont multiples. Néanmoins, elle est la conséquence de l’application de certains produits. Par exemple, un antiseptique, un produit cosmétique ou une substance caustique. L’irritation des plis cutanés se traduit principalement par une infection assez légère de la peau. Elle affecte préférentiellement les plis des membres supérieurs du corps.
Intertrigos de causes rares
Outre les différentes formes d’intertrigos susmentionnés, il existe des intertrigos qui résultent de causes rares comme :
- L’Acanthosis nigricans ;
- La maladie de Paget extramammaire ;
- L’Histiocytose X ;
- La maladie de Crohn ;
- Le Pemphigus familial de Hailey-Hailey.
Ces intertrigos sont plus complexes que les autres et nécessitent des soins spécifiques. Ils surviennent très rarement.
Intertrigos : facteurs de risque
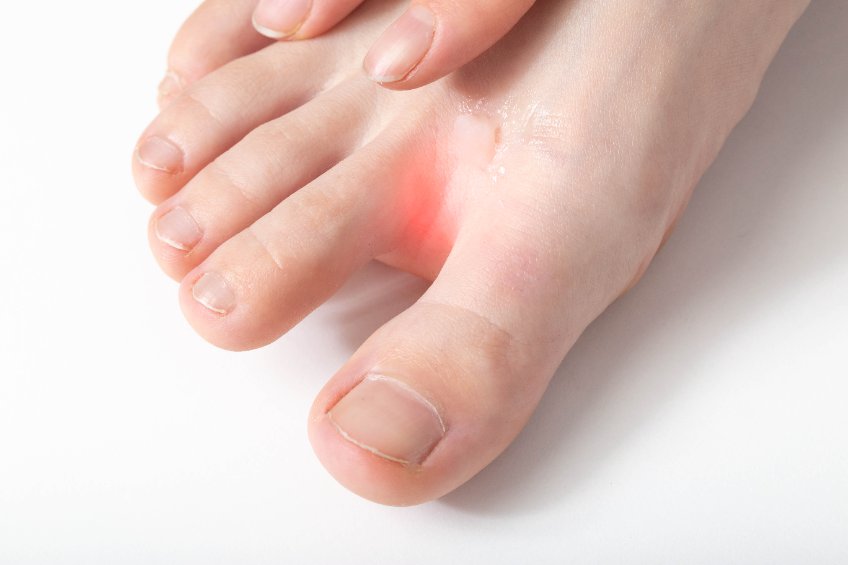
Intertrigos Les intertrigos, indépendamment des types considérés, sont favorisés par une multitude de facteurs. Il y a principalement :
- L’humidité ;
- La pratique professionnelle d’un sport ;
- L’immunodépression ;
- Les maladies chroniques comme le diabète.
Ces facteurs augmentent par des mécanismes variés le risque de survenue des intertrigos.
Humidité
D’après plusieurs études concordantes, l’humidité augmente le risque de survenue d’un intertrigo. Ainsi, on observerait plus de cas dans les populations exposées constamment à l’humidité que les autres. En effet, l’humidité crée un environnement favorable à la prolifération de certains agents infectieux responsables d’intertrigos. De même, il exacerbe les processus physiologiques à l’origine du déclenchement d’une dermatose.
Pratique professionnelle d’un sport
La pratique professionnelle d’un sport est à l’instar de l’humidité un facteur de risque majeur des intertrigos. En effet, l’activité sportive entraîne une transpiration excessive. Or, au même titre que l’humidité, la transpiration crée un environnement favorable à la maladie. Elle accélère la croissance des principaux champignons et bactéries responsables d’un intertrigo. De plus, elle favorise parfois la rétention de certains microbes susceptibles de causer une dermatose. Pour cela, en général, en cas de pratique professionnelle de sport, on recommande des mesures d’hygiène spécifiques.
Immunodépression
L’immunodépression correspond à une condition où le système immunitaire connaît une défaillance. Elle se caractérise par altération de la qualité des défenses de l’organisme et une inefficacité dans la lutte contre le non-soi. Elle constitue d’après plusieurs études, un facteur de risque prédominant des intertrigos. En effet, en cas d’immunodépression, l’organisme ne lutte pas efficacement contre les bactéries et les champignons responsables d’intertrigo. Ils se développent alors plus rapidement et le risque de faire la maladie connaît une optimisation.
Maladies chroniques comme le diabète
Certaines maladies chroniques comme le diabète entraînent une faiblesse immunitaire et donc une inefficacité des mécanismes de défense. Elles entraînent alors par les mêmes mécanismes que l’immunodépression une exacerbation du risque des intertrigos. Le diabète qu’il soit de type 1 ou de type 2 peut se révéler favorable à la survenue d’un intertrigo.
Intertrigos : sémiologie
Sur le plan clinique, les intertrigos entraînent diverses manifestations. Au début de la maladie, le patient présente généralement un érythème sombre et cuisant. Il s’agit d’une rougeur non douloureuse de la peau. Il s’accompagne ordinairement d’un prurit et se limite au pli cutané même si dans certains cas, il peut s’étendre à d’autres parties du corps. Par la suite, le patient présente au niveau du pli cutané affecté des bords festonnés, ainsi qu’une collerette pustulo-squameuse. Il apparaît alors une fissure peu profonde du fond du pli avec formation d’un enduit blanchâtre.
Outre ces symptômes qui sont les plus évocateurs d’un intertrigo, le patient peut également présenter un foyer buccal. Il prend généralement la forme d’un muguet ou d’une langue noire. Le foyer peut également apparaître au niveau de l’appareil digestif ou de l’appareil vaginal.
Pour finir, dans certaines circonstances rares et selon le type d’intertrigo, le patient peut présenter d’autres signes cliniques. Il s’agit par exemple des démangeaisons cutanées, de la sensation de brûlure, des picotements et de la douleur.
Intertrigos : traitement
Le traitement d’un intertrigo dépend de son origine. Ordinairement, elle commence par une correction des facteurs de risques et l’administration de conseils d’hygiènes spécifiques au patient. Ensuite, elle se poursuit selon le cas par une médication.
La médication en cas d’intertrigos peut se faire soit par voie locale, per os ou par voie orale. Dans le cadre du traitement local, on recommande généralement d’appliquer l’imidazole sur tous les foyers pendant 2 à 4 semaines. Le traitement per os quant à lui est utile uniquement en présence d’un foyer extra-cutané, surtout digestif.
Pour finir, on recommande le traitement par voie orale dans les formes récidivantes, étendues ou encore en cas d’immunodépression. Les principaux médicaments utilisés sont à base de terbinafine (250 mg/j) et de fluconazole (150 mg/semaine).




