Les Teignes du cheveu : modes de transmission, symptômes, diagnostic, traitements
La teigne désigne une affection susceptible d’apparaître au niveau de n’importe quelle partie du corps. Ainsi, elle est possible de se développer sur le visage, les mains ou le cou. Bien souvent, ce sont les zones corporelles où se trouvent des cheveux ou poils que naît cette maladie. C’est pourquoi les cas les plus diagnostiqués de teignes sont ceux relatifs aux cheveux. Avec tous les soins dont bénéficie cette région capillaire, comment la teigne parvient-elle à s’y loger ? Voici tous les détails concernant cette pathologie.
La teigne du cheveu : Une maladie très contagieuse, mais bénigne
Il existe deux fausses idées reçues à propos de la teigne du cheveu. La première se rapporte au fait que la maladie n’affecte que les cheveux. La seconde laisse comprendre que la pathologie serait grave. En réalité, la teigne du cheveu ne possède aucun de ces modes de fonctionnement.
À vrai dire, bien que ce soit au niveau des follicules pileux que se remarquent ses dégâts lorsqu’elle a atteint son stade final de développement, la teigne du cheveu affecte principalement le cuir chevelu. Outre cela, cette dermatophytose ne possède absolument rien de dangereux. En effet, aucune des formes de teigne n’évolue vers les couches profondes de la peau.
Elles ne se limitent qu’à la couche superficielle de la peau et la teigne du cheveu n’en fait pas exception. Cette dernière se développe au niveau de la couche cornée du cuir chevelu. La teigne ne reste pas pour autant une maladie à négliger. Elle est en effet très irritante, bouleversant ainsi la bonne qualité de vie de la personne concernée.
Avec les pertes de cheveux qu’elle entraîne, cette infection affecte également l’esthétique. De plus, elle est très contagieuse. Il est donc facile d’être porteur du germe infectieux.
La teigne du cheveu : Une maladie essentiellement infantile due aux dermatophytes
Les teignes peuvent se développer chez tout type d’individus et à n’importe quel âge. Cependant, ce sont les enfants, notamment ceux âgés de 3 à 12 ans que cette maladie attaque le plus souvent.
Si la teigne du cheveu fait plus de ravages dans le rang des tout-petits, c’est parce qu’ils passent une grande partie de leur temps dans des cadres collectifs comme les écoles, crèches et garderies. De plus, ils sont souvent en contact avec les objets susceptibles de contenir les dermatophytes.
Ces derniers sont des champions filamenteux et ils constituent les agents infectieux à l’origine de la teigne du cuir chevelu. Lorsqu’ils se retrouvent au niveau des cheveux, ils détruisent sa kératine et la chaleur présente au niveau de cette zone capillaire leur permet de mieux se développer.
Une diversité de champignons impliqués dans la maladie
Il n’y a pas qu’un seul type de dermatophyte qui provoque lateigne
du cuir chevelu. Une telle affection peut être en effet causée par :
- Le Trichophyton schonleinii ;
- Un champignon du genre Microsporum ;
- Le Trichophyton mentagrophyte.
D’autres espèces de champignons comme le Trichophyton soudanense ou le Microsporum langeronii interviennent également dans la naissance de la teigne du cuir chevelu. Le plus important à retenir est que l’affection peut prendre trois formes. Chacune d’elle est liée à un type particulier de dermatophyte.
La teigne tondante : La forme la plus fréquente de la maladie
Causée par le dermatophyte Microsporum
, la teigne tondante constitue le type le plus courant de teigne du cheveu. La maladie prend en effet cette forme dans 80 % des cas. Elle touche souvent les enfants âgés de 3 à 10 ans, mais semble rare avant l’âge de 3 ans.
Outre cela, il n’y a qu’au niveau de la teigne tondante que l’affection peut se manifester de plusieurs manières. La teigne tondante peut être en effet à grandes plaques ou à petites plaques. Dans le premier cas, les plaques (un symptôme de l’infection) ne sont pas nombreuses, mais leur diamètre est grand, soit compris entre 2 et 4 cm.
Elles sont provoquées par les microspores. Au niveau du second type de teigne tondante, les dermatophytes en cause sont les trichophytes. Ici, les plaques s’avèrent plus petites. En raison de leur taille, elles sont plus nombreuses.
Les autres formes de teignes du cheveu
Outre le fait d’être tondante, la teigne du cheveu peut prendre deux autres aspects. Elle est d’une part susceptible d’être suppurée. Cette forme de l’affection possède également le titre de teigne inflammatoire ou de Kérion de Celse.
Causée par le trichophyton verrucosum et celui dit mentagrophyte, elle doit ces appellations au fait que les plaques s’accompagnent à un certain stade d’inflammations. D’autre part, la teigne peut être favique et dans ce cas, c’est le trichophyton schonleinii qui constitue le dermatophyte à son origine.
Il s’agit de la forme la plus rare parmi tous les types de teignes du cheveu, mais également la plus agressive. En effet, même après avoir été parfaitement traitée, la teigne favique laisse des cicatrices et provoque une alopécie à vie.
La teigne du cheveu : Trois principaux modes de transmission
La contamination de la teigne du cheveu intervient de trois manières à savoir par :
- L’homme ;
- Les animaux ;
- Le sol.
Lorsque c’est le premier agent qui favorise l’infection, la pathologie est désignée d’antropophile. Ici, la contamination s’effectue par contact direct. Cela signifie que la peau de l’individu sain entre en contact avec celle du malade.
Dans le cas où ce sont les animaux qui constituent les vecteurs de la pathologie, celle-ci est dite zoophile. À ce niveau, un simple contact avec l’animal suffit pour se faire contaminer. Ce dernier porte généralement les germes infectieux dans son pelage. En touchant donc les poils, les dermatophytes sont transmis au sujet.
Les animaux généralement impliqués dans ce type de processus sont les chats et les chiens. En ce qui concerne la contamination par le sol, il faut retenir qu’un contact est également nécessaire pour que l’infection soit possible.
Concrètement, cette dernière s’effectue lorsque l’individu entre en interaction avec le sol alors que celui-ci comporte des spores de champignons ou des squames infectées. Par ailleurs, l’infection par la teigne du cheveu peut également se produire suite au contact avec des objets contaminés comme :
- Le peigne ;
- Un accessoire de literie ;
- Un foulard ou une casquette.
Le fait de toucher des surfaces manipulées
par une personne infectée peut aussi favoriser la contamination.
Les facteurs de risques
Si la contamination de la teigne du cheveu nécessite un certain mode de transmission, il faut retenir qu’il existe certains paramètres qui peuvent accroître le risque d’infection. Il s’agit notamment du fait de :
- Posséder un système immunitaire affaibli ;
- Fréquenter un cadre humide et chaud comme un sauna, un vestiaire ou une cabine de douche ;
- Vivre en milieu urbain ;
- Être originaire d’Afrique sub-sahélienne (un grand nombre de cas est détecté dans cette région) ;
- Loger dans un environnement en état de promiscuité comme les camps de réfugiés ou les squats.
Posséder une peau ramollie, humide ou dotée de lésions (plaies) favorise aussi énormément la transmission des dermatophytes.
La teigne du cheveu : Des symptômes variables selon la forme de la maladie
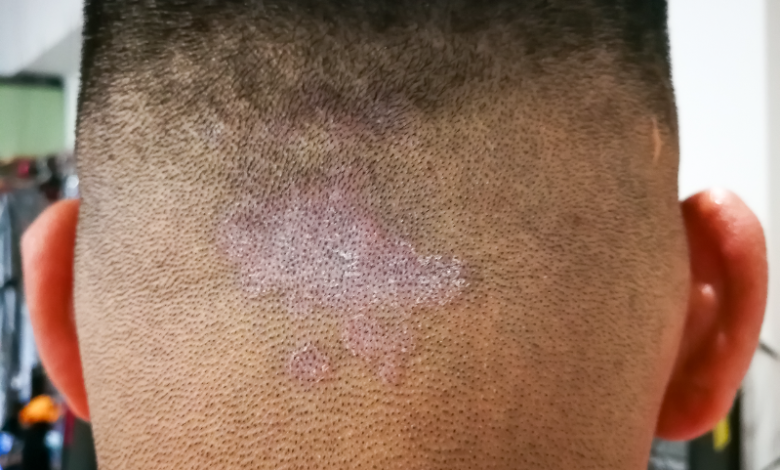
La teigne du cheveu ne se manifeste pas de la même manière dans tous les cas. Ses symptômes dépendent en effet de la forme de l’affection. Ainsi, la teigne tondante s’identifie par :
- Une absence d’inflammations ;
- Des cheveux cassés ras ou très courts ;
- La présence de squames ;
- Des démangeaisons d’intensité modérée à intense ;
- De petites taches rouges (au début de l’infection) ;
- Des plaques arrondies, grisâtres ou blanchâtres et au pourtour net ;
- Des plaques de 1 à 4 cm de diamètre (variable selon qu’elles soient petites ou grandes).
L’aspect normal des cheveux en dehors des plaques peut également aider à reconnaître la teigne tondante de cheveu. En ce qui concerne la teigne suppurée, ses éléments de reconnaissance sont :
- Des plaques rouges, gonflées, larges et arrondies ;
- De grandes lésions similaires à des macarons ;
- Des douleurs au niveau de la zone infectée ;
- Une perte de cheveux sur le site contaminé ;
- La présence d’inflammations à aspect puruleux.
Dans certains cas, ces divers symptômes peuvent s’accompagner de fièvre et d’une hypertrophie des ganglions. Au niveau du favus ou de la teigne favique, les signes cliniques se rapportent à :
- Une formation de croûtes jaunâtres ;
- Des lésions en forme de godet ;
- La présence et la prolifération dans les zones proches du site d’infection de ganglions ;
- Une importante perte de cheveux.
Il faut préciser que lorsque les cheveux tombent, ils ne repoussent plus.
La teigne du cheveu : Un diagnostic confirmé par analyse biologique

Lors de l’entretien clinique avec le patient, le médecin s’intéresse à ses symptômes et antécédents médicaux. Si sur la base de ces éléments, il suspecte une teigne du cheveu, le praticien pousse plus loin son diagnostic en examinant la partie contaminée.
À ce stade, le professionnel de santé fait usage de la lampe de Wood ; une lampe à rayons ultraviolets. L’objectif est d’identifier la zone précise de l’infection sur la tête ainsi que l’étendue de celle-ci. En effet, lorsque la lampe est dirigée sur les cheveux, ceux contaminés doivent pouvoir prendre une coloration différente.
La teinte exacte des follicules pileux va dépendre du type de dermatophyte en cause. Cependant, il faut retenir que ce ne sont pas tous les champignons infectieux qui réagissent à cette lumière fluorescente de la lampe Wood. C’est pour cela que pour conforter ses résultats, le médecin procède à une analyse biologique.
La démarche à ce niveau consiste à couper quelques mèches de cheveux et recueillir des débris de squames infectés sur le cuir chevelu en grattant celui-ci. Les divers prélèvements effectués seront ensuite envoyés au laboratoire pour un examen et une mise en culture qui dure 3 à 4 semaines.
Après ce temps d’attente, les résultats sont disponibles et ils révèlent l’affection en cause puis précisent le type de dermatophyte responsable.
La teigne du cheveu : Un traitement par voie orale ou locale
Le traitement de la teigne du cheveu dure en moyenne 4 semaines et peut aller jusqu’à 2 mois. Il associe l’usage de produits locaux comme les topiques à appliquer sur le site de l’infection et de solutions orales, notamment des comprimés. Le choix approprié à faire au niveau de chaque traitement va dépendre du contexte.
Ainsi, si avant la sortie des résultats d’analyse, le médecin suspecte fortement la teigne alors que l’examen clinique est positif (ou négatif), il doit prescrire de la terbinafine en crème. Ce même produit (ou à défaut de la griséofulvine) doit être recommandé sous forme de comprimés.
Lorsque l’analyse biologique donne un avis négatif de la teigne du cheveu, le praticien doit mettre fin au traitement oral. Dans le cas contraire, il faudra donc le continuer, mais il faut noter que chez les adultes et les enfants de plus de 5 ans, c’est la terbinafine qui sera choisie en première intention. Avec les sujets de moins de 5 ans, c’est en revanche la griséofulvine qui sera préférée.
En cas d’examen clinique négatif et d’analyse biologique positive
Le médecin peut suspecter la teigne du cheveu alors que l’examen clinique présage que ce n’est pas cette affection qui est en cause. Dans ce cas, il doit prescrire uniquement de la terbinafine en crème.
Si suite à l’analyse biologique, il s’avère que le patient est porteur de dermatophytes, il doit associer de la griséofulvine ou de la terbinafine en comprimés. Le choix de ces traitements systémiques ne s’effectue pas au hasard. Le premier médicament est à envisager lorsque ce sont les microsporons qui sont en cause et le second se privilégie quand ce sont les trichophytons.
En ce qui concerne le dosage, il est de 15 à 20 mg/kg/jour pour la griséofulvine. Il s’agit d’un comprimé qui est déconseillé d’usage en cas de grossesse. Pour la terbinafine comprimé, il faut la prescrire à un dosage de 125 mg par jour pour les sujets avec un poids compris entre 20 et 40 kg.
Au-delà de cette marge de masse corporelle, la dose quotidienne doit passer à 250 mg. Le médicament est contre-indiqué aux patients pesant moins de 20 kg. Par ailleurs, après un mois de traitement, il est conseillé de reprendre tous les examens auparavant effectués.
Cela permet en effet de vérifier l’efficacité des produits en cours d’usage. Si les examens sont négatifs, il n’est plus utile de poursuivre les traitements. Si l’un d’eux est positif, il faut continuer l’administration des produits jusqu’à disparition complète de tout signe d’atteinte à la teigne du cheveu.




